No hay productos en el carrito.
Pie Cavo
El pie cavo es una condición en la cual el arco longitudinal del pie está excesivamente elevado. Sus manifestaciones clínicas más comunes incluyen dolor y alteración de la marcha.
El dolor asociado al pie cavo tiende a localizarse en el dorso del pie, específicamente debajo de la cabeza de los metatarsianos y en el dorso de los dedos en garra. Estas áreas son sometidas a mayor presión y tensión debido a la distribución anormal del peso en el pie. Además, los pacientes pueden experimentar dolor en el talón y sensación de calambres en la pantorrilla. Estos síntomas pueden ser resultado de la sobrecarga en los músculos y estructuras del pie y la pierna debido a la deformidad del arco.
El pie cavo puede generar dificultades en la marcha y provocar una alteración en la distribución del peso durante la actividad física. Esto puede llevar a un patrón de marcha anómalo, inestabilidad y aumento del riesgo de caídas.
Como médico, es importante evaluar y diagnosticar adecuadamente el pie cavo para establecer un plan de tratamiento individualizado. Esto puede incluir medidas conservadoras, como el uso de plantillas ortopédicas para redistribuir la presión y proporcionar soporte adecuado al arco. En casos más graves, pueden ser necesarias intervenciones quirúrgicas para corregir la deformidad y aliviar los síntomas.
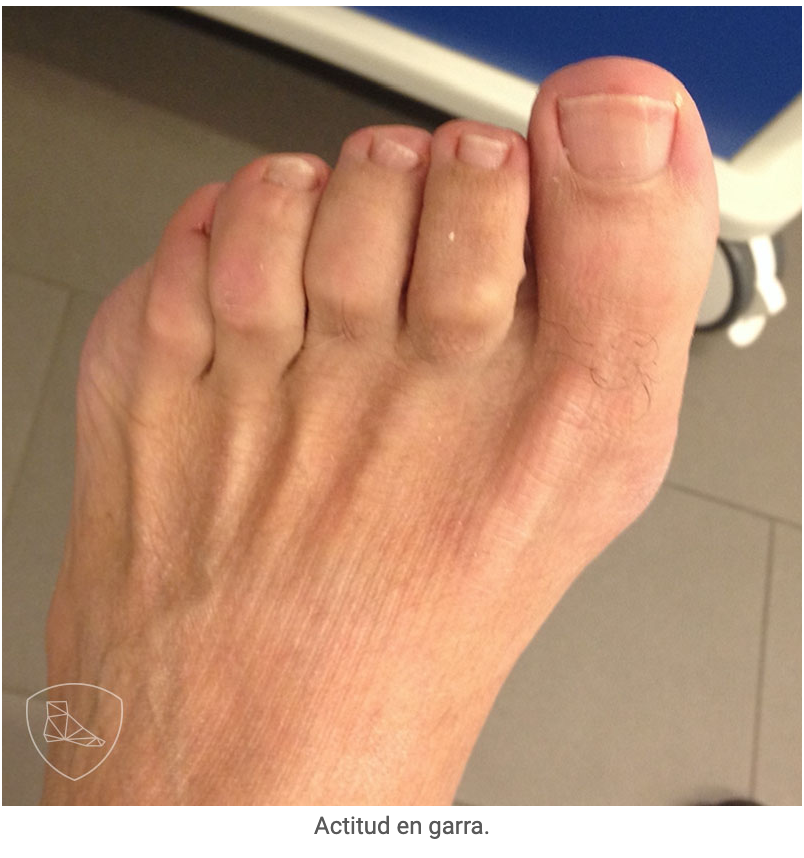
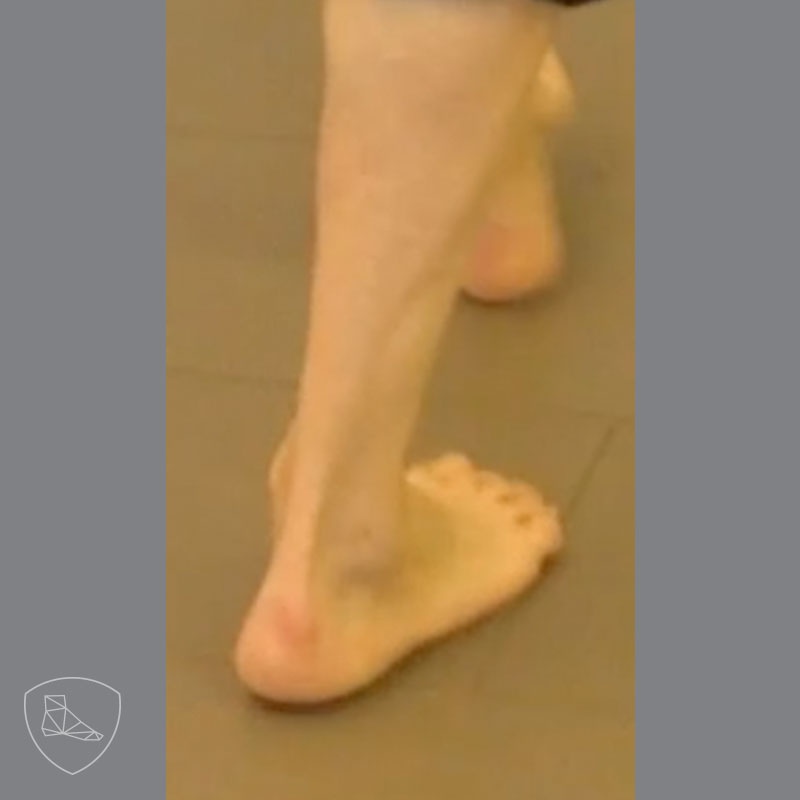
El dolor y la deformidad del pie ocasionan problemas para calzarse, el talón y los dedos en garra no encajan bien en el zapato y es difícil atarse los zapatos. La alteración de la marcha varía mucho de unos pacientes a otros, en función del grado de deformidad y de la severidad de la afectación neurológica. Los pacientes con enfermedad de CMT comienzan el paso con apoyo del antepié, después apoyan el borde lateral del pie, el talón y, finalmente, despegan por el antepié; es decir, el proceso inverso al apoyo normal del pie, en los casos severos, el talón nunca llega a contactar con el suelo y el paciente precisa elevar la rodilla en la fase de balanceo para no tropezar (marcha en “steppage”). El varo del retropié favorece los esguinces del ligamento lateral externo del tobillo, lo cual puede evolucionar a una inestabilidad lateral crónica del tobillo.
Exploración física
La exploración clínica comienza con la inspección del paciente en bipedestación y observamos un aumento del arco plantar, varo del retropié, los dedos en garra y equinismo. Todas estas características las puedes apreciar en este video.
También podemos apreciar atrofia de la musculatura de la pantorrilla, cómo muestran las fotos a continuación compartidas.
La inspección en descarga permite observar hiperqueratosis en la planta del pie correspondientes a zonas de hiperpresión localizadas bajo las cabezas metatarsales y el borde lateral del pie.
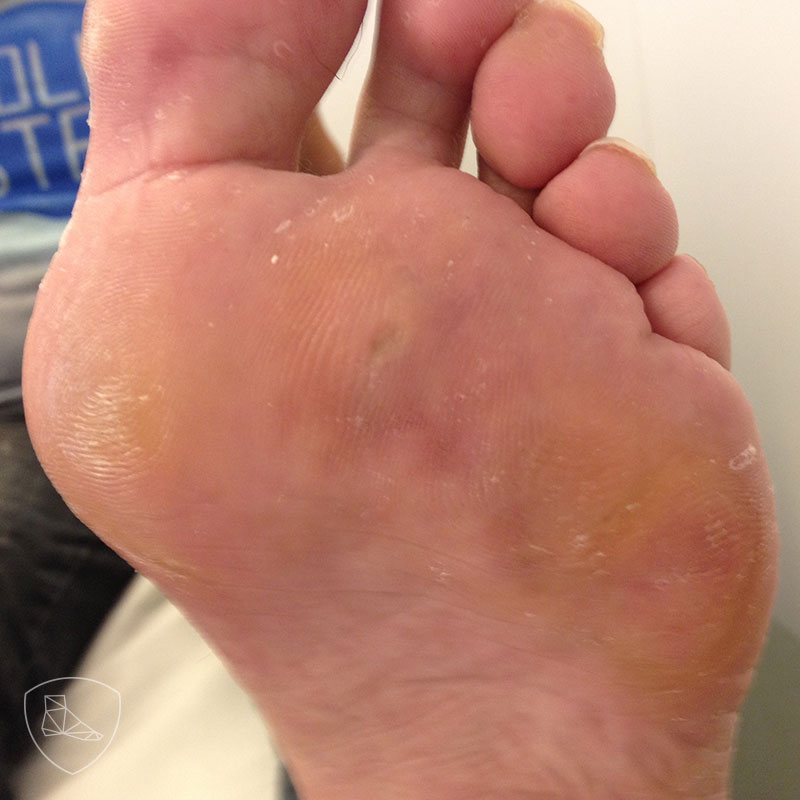
Hiperqueratosis características del pie cavo varo, de segundo rocker circunscritas en esta caso bajo la cabeza del primer metatarsiano, segundo y quinto.
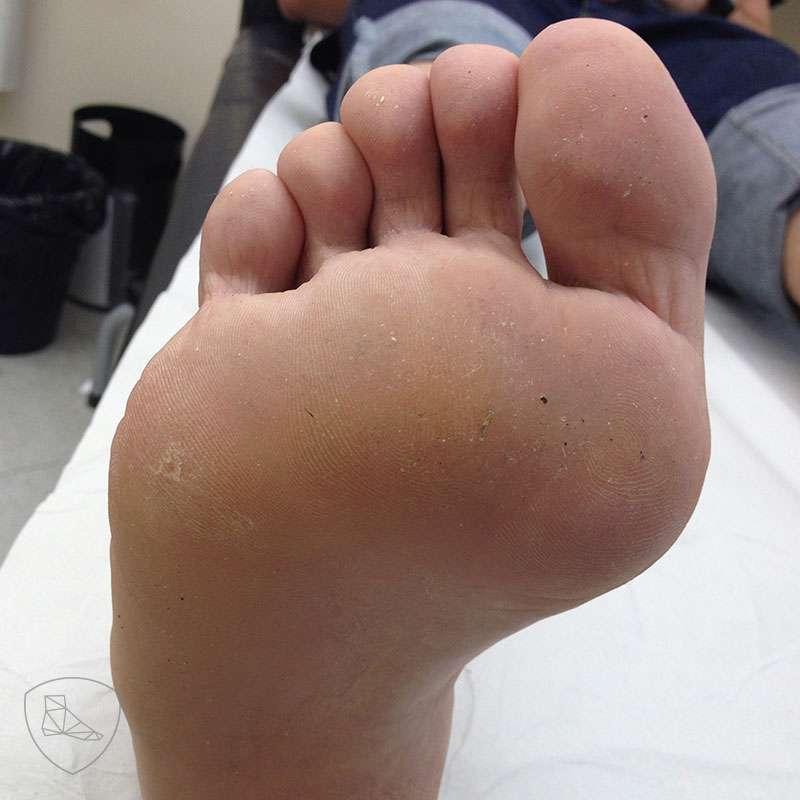
Lesiones por hiperapoyo bajo cabeza del primer y quinto metatarsiano e incipientes de seguro, tercero y cuarto.
El estudio de la movilidad articular pasiva permite valorar un aspecto muy importante como es la rigidez del pie, debe explorarse manualmente la reductibilidad de la bóveda plantar, así como la de las deformidades de los dedos. La flexibilidad del retropié se valora también mediante el test de Coleman.
El test de Coleman
- El paciente se coloca en bipedestación y se observa desde detrás el varo del retropié.
- Seguidamente se coloca un bloque bajo la parte lateral del antepié para permitir la caída del primer metatarsiano.
- Si esta maniobra corrige el varo del retropié significa que el pie es todavía flexible, siendo el varo del retropié consecuencia de la verticalización del primer metatarsiano.
- Si no se corrige el varo, el retropié es rígido.
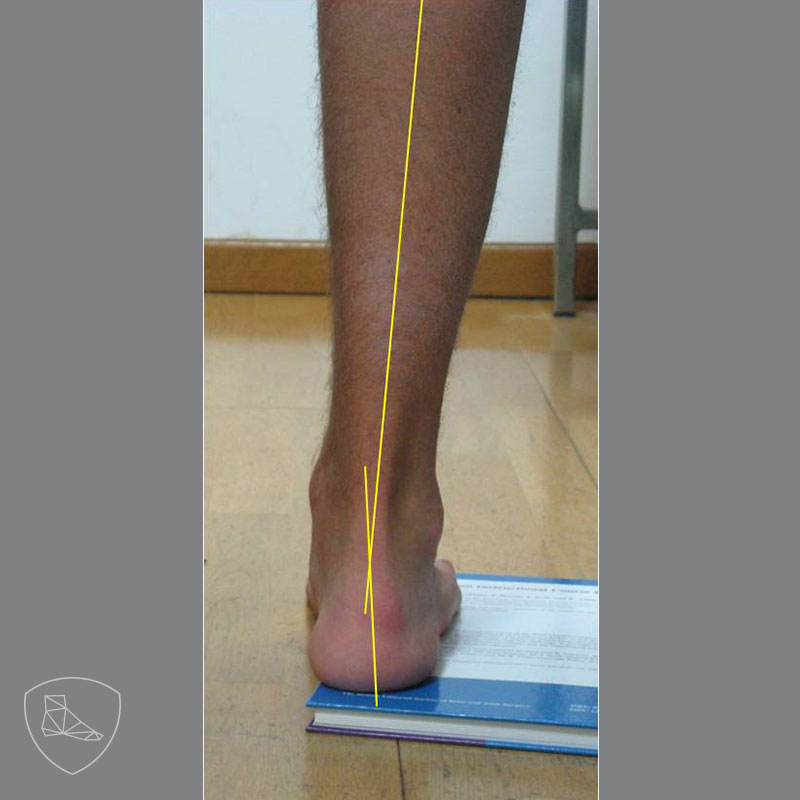
Al levantar el borde lateral del antepié y permitir la caída del primer metatarsiano, el talón se coloca en valgo.
Video Test de Coleman
También debe explorarse la movilidad pasiva del tobillo mediante la maniobra de Silfverskiöld en busca de una posible retracción del músculo gastrocnemio o de todo el tríceps sural.
El balance muscular
Otro aspecto fundamental es el estudio del balance muscular, se utiliza la conocida escala de Daniels, que clasifica la fuerza muscular desde 0 hasta 5 y se estudian los principales músculos del pie:
- Dorsiflexores del pie; tibial anterior, extensor largo de los dedos y extensor largo del hallux (EHL).
- Pronadores; peroneos.
- Supinadores; tibial posterior.
- Flexores plantares del pie; tríceps sural y tibial posterior.
- Flexores largos de los dedos.
- Musculatura intrínseca del pie.
En la enfermedad de CMT los músculos más afectados suelen ser los peroneos y el tibial anterior, siempre debe explorarse la estabilidad del tobillo pues la asociación de pie cavo varo con inestabilidad lateral crónica del tobillo es muy frecuente, por último, el estudio de la marcha es fundamental y son frecuentes hallazgos como la inversión del apoyo, el apoyo con el borde lateral del pie y la marcha en equino con steppage.
Biomecanica pie cavo varo
En muchas ocasiones, el paciente precisa la valoración de un especialista en Neurología, se solicitará esta valoración ante la presencia de un pie cavo sintomático, severo, progresivo, en un paciente joven, cuando existen asimetrías y cuando existen antecedentes familiares de pies cavos o enfermedades neurológicas. El neurólogo con frecuencia solicita pruebas complementarias como electromiografía, resonancia magnética de la columna vertebral e, incluso, biopsia muscular o nerviosa.
Pie cavo y alteración neurológica; ¿debemos remitir a nuestros pacientes al neurólogo? Conoce la opinión de nuestros exertos.
Pruebas Complementarias
Las radiografías son la principal prueba complementaria que requiere el estudio del pie cavo. Las proyecciones básicas que se solicitan son; frente y perfil de los pies en carga, frente de los tobillos en carga y proyección de Saltzman.
Estas son las referencias radiológicas que pueden apreciarse en estas proyecciones:
Perfil del pie en carga
- Angulo de Meary.
Es el ángulo que forman el eje longitudinal del astrágalo y el eje longitudinal del primer metatarsiano, su valor normal es 0º y en el pie cavo está aumentado. El punto donde se cruzan estas dos líneas indica dónde está situado el ápex de la deformidad.
- Angulo de Moreau-Costa-Bartani
Surge al unir el punto más bajo del calcáneo, el punto más bajo de la cabeza del astrágalo y el punto más bajo de la cabeza del primer metatarsiano, su valor normal es entre 120º – 130º y en el pie cavo está disminuido.
- Angulo de inclinación del calcáneo.
Es el que forma una línea trazada a lo largo de la superficie plantar del calcáneo y el suelo, su valor normal es 30º y en el pie cavo está aumentado.
- Seno del tarso.
Redondeado, lo cual significa que el repropié se halla en varo.
- Peroné en posición retrasada y cúpula astragalina aplanada.
Debido a que la proyección no es un perfil estricto sino una oblicua.
Frente del pie en carga
- Ángulo astrágalo-calcáneo.
Es el ángulo que forman los ejes longitudinales del astrágalo y del calcáneo, su valor normal es entre 15º – 25º y en el pie cavo está disminuido.
- Cabeza del astrágalo.
De dirige hacia el lateral del pie al contrario de lo que ocurre en el pie plano.
- Espacio entre las diáfisis de los metatarsianos.
Está disminuido debido a la supinación del antepié.
Frente del tobillo en carga
Proyección imprescindible para estudiar la perfecta congruencia de la articulación del tobillo. En el pie cavo varo severo de larga evolución es frecuente la inestabilidad lateral del tobillo e incluso la subluxación lateral del astrágalo en la mortaja tibio-peronea.
- Proyección de Saltzman
Se realiza en posición de bipedestación. El rayo se dirige de detrás a delante y con 15º de inclinación de arriba abajo, la imagen obtenida permite ver la interlínea del tobillo y la posición del calcáneo, es muy útil para valorar el varo del retropié respecto al tobillo.
El estudio de la huella plantar puede realizarse con distintos métodos entre ellos el podoscopio, fotopodograma, baropodometría electrónica, etc. La imagen obtenida muestra que el pie sólo apoya en el suelo a nivel del antepié y el talón; en ocasiones hay un leve apoyo del borde lateral de la planta y, en casos severos, el apoyo es únicamente a nivel del antepié.
En la mayoría de casos no son necesarias otras pruebas complementarias para el estudio del pie cavo, en pacientes en que se sospecha deterioro articular o que presentan secuelas de cirugía previa, puede ser útil realizar una tomografía computarizada, una gammagrafía ósea o una resonancia magnética.