No hay productos en el carrito.
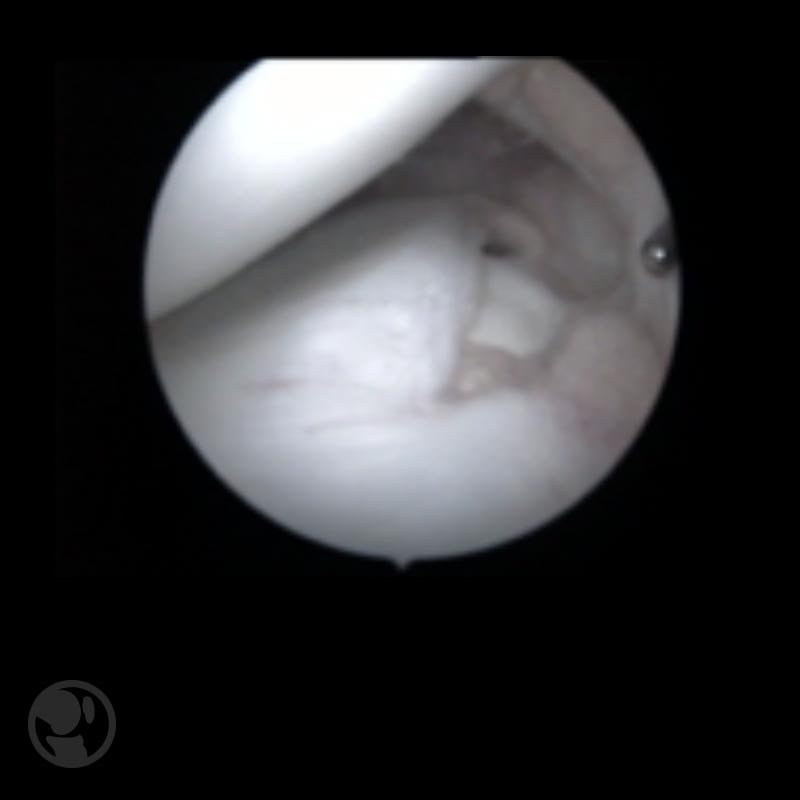
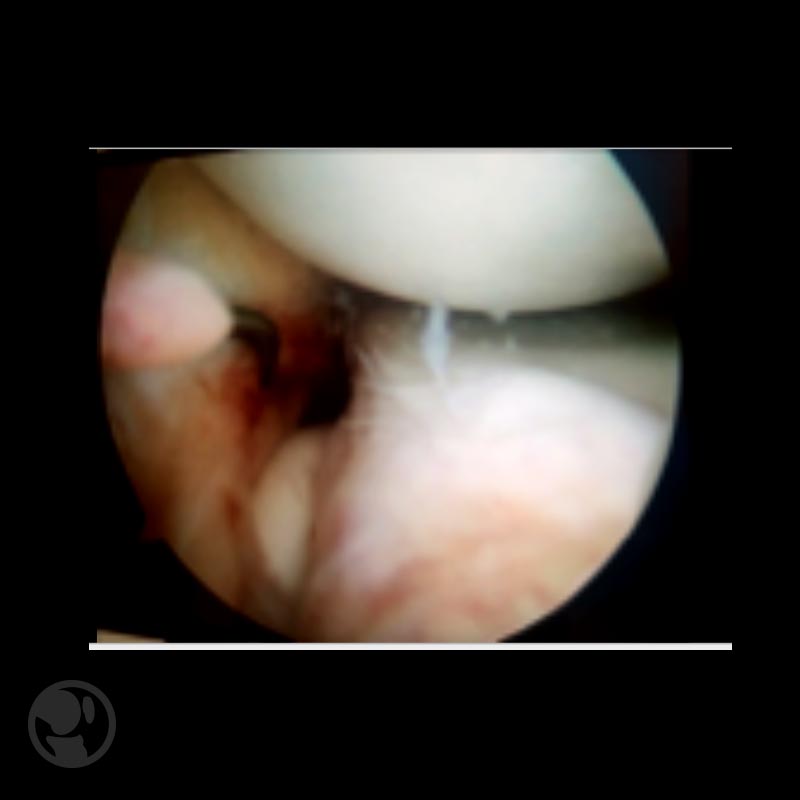
El menisco discoideo es una malformación congénita que se caracteriza por la presencia de una morfología meniscal circular que ocupa la superficie articular de tibia proximal en grado variable.
Además existe una alteración en la normal composición y distribución de los distintos tipos de fibras de colágeno que lo componen con presencia de menor cantidad de las mismas, pudiendo aparecer degeneración mucoide intrameniscal.
Es una entidad poco frecuente con una prevalencia en torno al 5% de la población, llegando al 15% en la población asiática, que acostumbra a afectar al menisco externo y se presenta en forma bilateral hasta en un 20% de los casos. Se han postulado diferentes teorías sobre el origen de esta malformación congénita aunque se ha demostrado que durante el desarrollo normal del tejido meniscal embrionario no aparece esta morfología en ninguna de sus etapas.
La presencia de un menisco discoideo no implica necesariamente la presencia de sintomatología clínica, aunque la alteración morfológica y estructural predispone a la aparición de lesiones del tejido meniscal por la menor resistencia frente a las tensiones mecánicas a las que se ve sujeto. Clínicamente se manifiesta por la presencia de una limitación a la extensión de la rodilla y un chasquido articular que puede ser audible y visible, habitualmente a partir de los 3 años. Hasta en un 10% de casos se asocian a lesiones ostecondrales del cóndilo femoral lateral.
La clasificación se realiza según los criterios de Watanabe, que distingue tres tipos:
- Tipo I menisco discoideo completo, cuando el tejido meniscal ocupa toda la superficie articular de la tibia. Es la forma de presentación más frecuente, en torno al 80% de casos.
- Tipo II menisco discoideo incompleto, cuando el menisco no cubre la totalidad de la superficie tibial.
- Tipo III o Wrisberg caracterizado por la ausencia de la inserción capsular posterior (ligamento menisco tibial posterior), lo que provoca el desplazamiento anterior del cuerno posterior con la flexión.
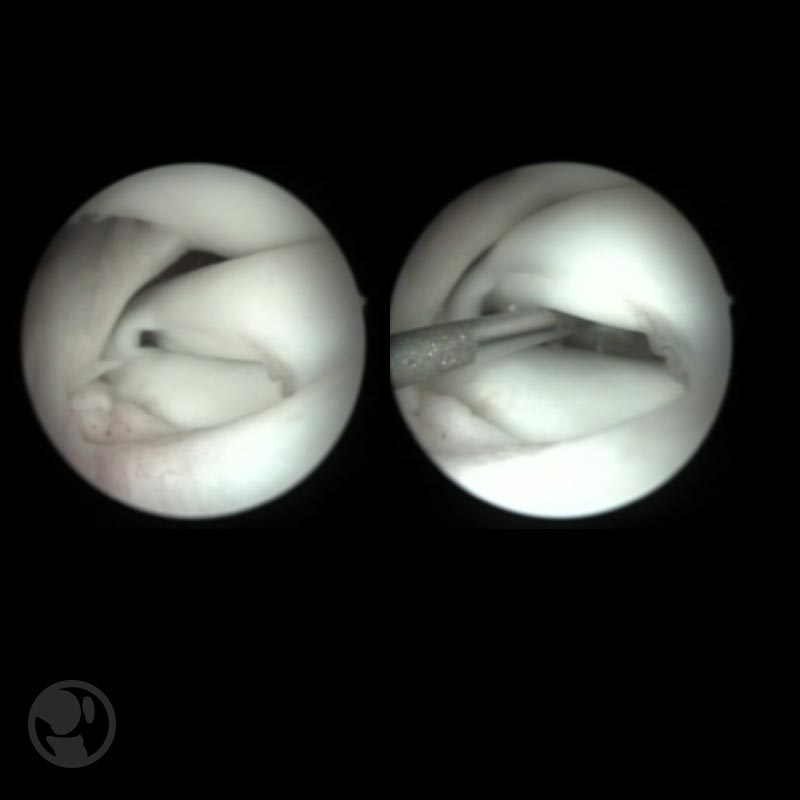
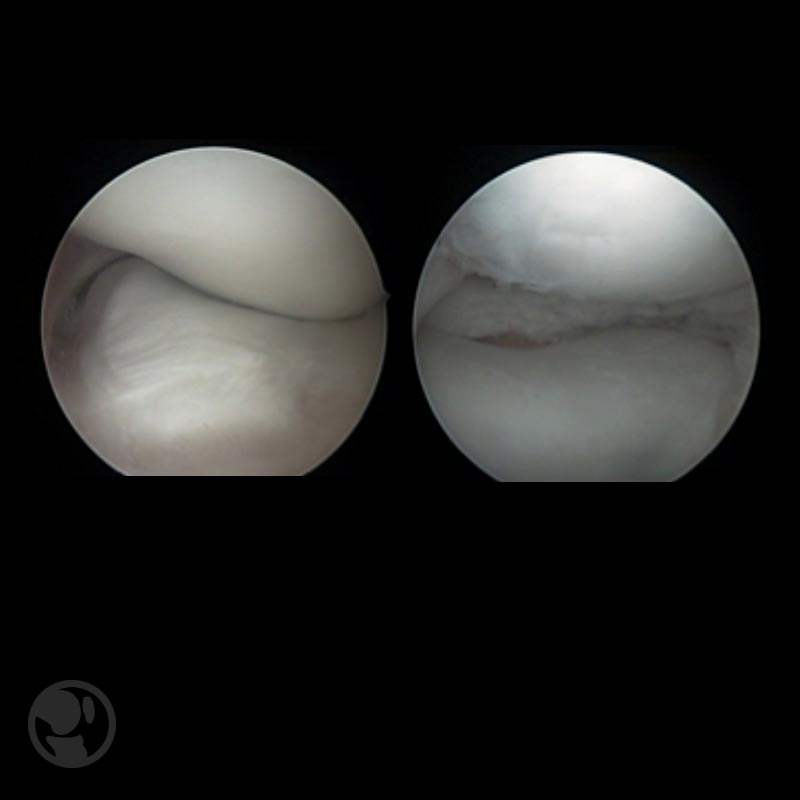
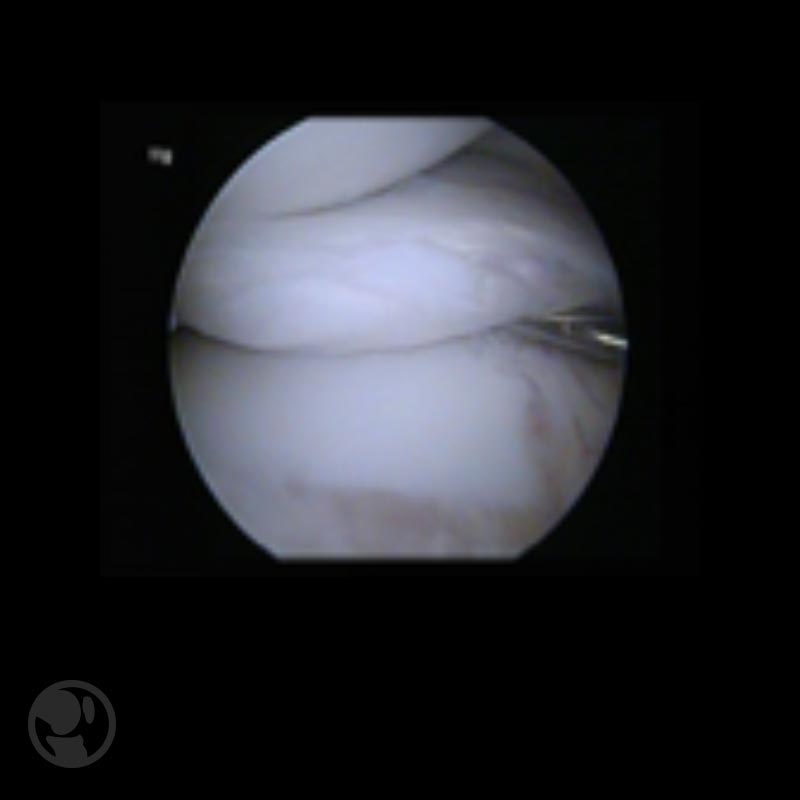
El tratamiento será quirúrgico en las lesiones sintomáticas siendo el objetivo del mismo la reparación de la lesión preservando el tejido meniscal y evitar así el deterioro articular a largo plazo. Se realiza una meniscoplastia o saucerización artroscópica con el objetivo de resecar la zona central para restaurar la forma normal del menisco y mantener las superficies correctamente perfiladas.
Puede asociarse si es preciso la meniscectomía parcial de los fragmentos no reparables asi como la reinserción periférica de los segmentos inestables .
El manejo post operatorio no difiere del tratamiento en pacientes adultos y los resultados clínicos publicados son buenos. Debe prestarse especial atención a la tendencia a realizar una resección excesiva del segmento anterior por lo que se aconseja la sutura meniscal del mismo como fase previa al inicio del tratamiento.
Se ha publicado algún caso aislado de recidiva en paciente de corta edad intervenido con la filosofía de la máxima preservación del tejido meniscal. Las formas asintomáticas y los hallazgos clínicos no precisan ni tratamiento ni vigilancia.
Lesiones de ligamento cruzado anterior LCA
“Las lesiones del LCA pueden considerarse una epidemia en la traumatología. Es una patología que va en aumento, y todo apunta a que va a seguir en aumento. Es una patología con la que todos los especialistas nos vamos a encontrar, ya no vale el tratamiento conservador por lo tanto tenemos que explorar cuáles son las otras opciones de tratamiento para estos jóvenes en crecimiento.”
Lesiones menuscales traumáticas
Las lesiones meniscales en el entorno de la población pediátrica han ido aumentando su incidencia en relación con la mayor incorporación a las actividades deportivas, a diferencia de lo que ocurre en la población adulta estas lesiones pueden aparecer con integridad del ligamento cruzado anterior aunque no se trata de la situación clínica más frecuente.
En el contexto de una rodilla estable la localización de la lesión acostumbra a ser a nivel del menisco medial hasta en un 70% de los casos con un patrón de lesión vertical afectando al cuerno posterior (75%).
La inestabilidad anterior de la rodilla se asocia habitualmente con patología meniscal hasta en un 60% de casos, siendo en las lesiones agudas el menisco externo el que se afecta con mayor frecuencia, mientras que en lesiones crónicas se ve afectado al menisco medial por su papel como estabilizador secundario.
También pueden objetivarse lesiones meniscales relacionadas con la presencia de quistes intra o parameniscales y sobre un sustrato morfológico displásico.
El diagnóstico se establece inicialmente mediante la anamnesis y la exploración debiendo considerarse las limitaciones de ambas inherentes a la edad del paciente.
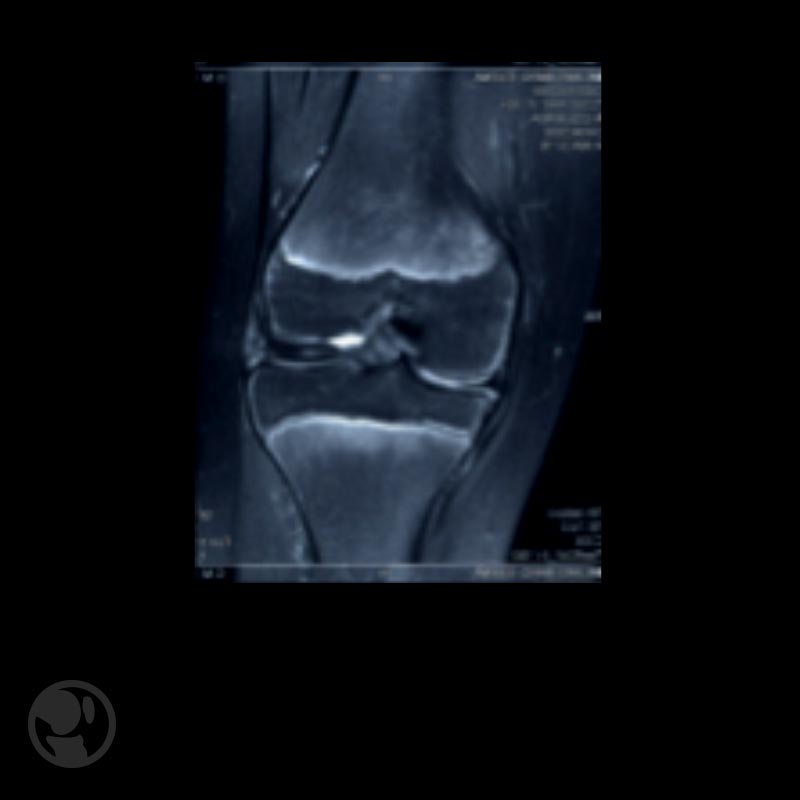
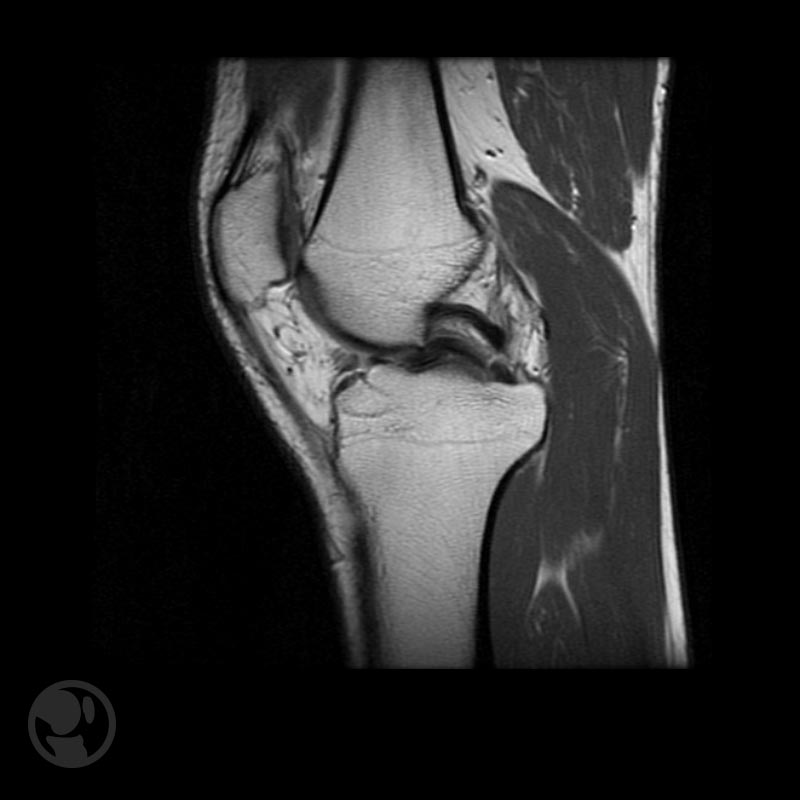
La resonancia magnética permitirá la confirmación de la sospecha clínica de patología meniscal, aunque debe tenerse en cuenta su menor sensibilidad y especificidad respecto a las realizadas en pacientes adultos (en menores de 12 años la sensibilidad se sitúa en torno al 60% y la especificidad en torno al 80%).
A diferencia de la población adulta el tejido meniscal presenta vascularización en todo su espesor, situación esta que va disminuyendo progresivamente hasta los 10 años aproximadamente, adoptando entonces la morfología del adulto. Debe considerarse la posibilidad de falsos positivos en la resonancia magnética en relación con la presencia de restos de la vascularización.
Es patognomónica la presencia de una imagen en “doble ligamento cruzado anterior” en proyección sagital en las lesiones en asa de cubo con presencia de tejido meniscal luxado en la región intercondílea.
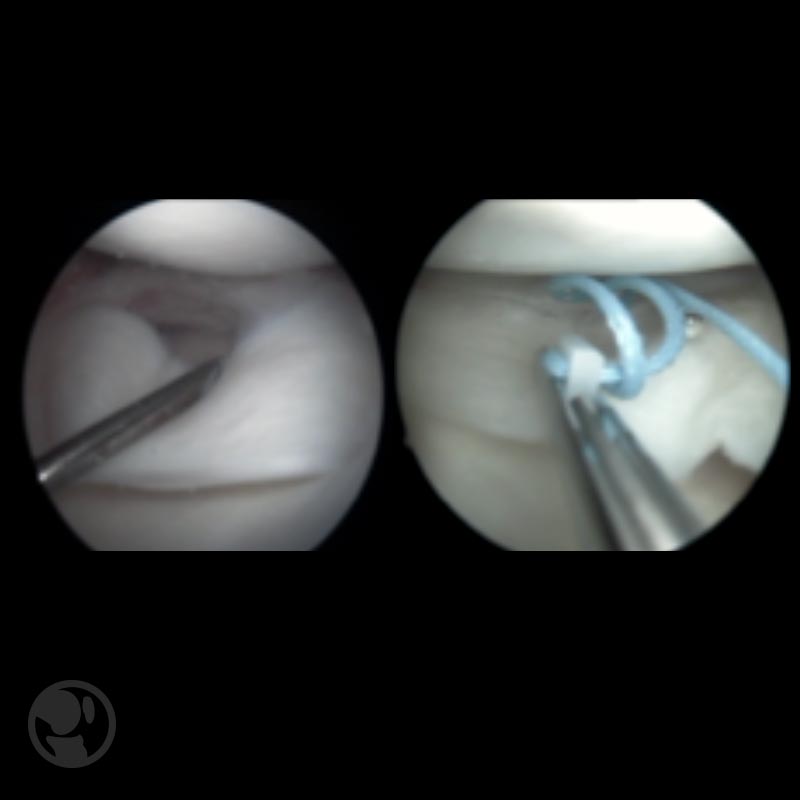
El tratamiento tiene como objetivo la preservación meniscal mediante el empleo de técnicas artroscópicas: suturas meniscales “fuera/dentro” y “todo dentro” en función de la localización de la lesión.
El pronóstico clínico a largo plazo es peor en pacientes pediátricos sometidos a una meniscectomía por el mayor periodo en el que puede aparecer el deterior articular al alterarse la dinámica articular normal.
El patrón morfológico de las lesiones así como la distribución en función de la proximidad a la unión menisco-sinovial son iguales a la población adulta. Las lesiones meniscales traumáticas en pacientes pediátricos acostumbran a ser verticales y de localización periférica, en proximidad a la zona vascularizada , lo que mejora notablemente el pronóstico.
El pronóstico de la reparación meniscal mejora en pacientes jóvenes con lesiones agudas (<8 semanas), periféricas y de pequeño tamaño (<2,5cm) y asociada a cirugía de reparación del ligamento cruzado anterior.
La presencia de una mayor vascularización en esta región proporciona mejor potencial de cicatrización lo que lleva a la curación espontánea de pequeñas lesiones estables, así como a relativizar algunos de los criterios de viabilidad de la reparación meniscal a diferencia de los adultos.