No hay productos en el carrito.
La artritis séptica piógena constituye una urgencia médica, ante esta entidad hay que actuar con rapidez ya que el contenido séptico en la articulación puede dañar de forma irreversible el cartílago articular ya en las primeros estadíos del proceso.
El patrón de oro en el diagnóstico de una artritis séptica piógena de rodilla, es el establecimiento de un alto nivel de sospecha ante un paciente que presenta una historia de corta duración de dolor articular, hinchazón, aumento de temperatura local y restricción de la movilidad articular. Para algunos autores un cuadro clínico de estas características se trata de una artritis séptica hasta que no se demuestre lo contrario.
No obstante la ausencia de sintomatología aguda no debe hacernos descartar la posibilidad de una infección piógena pues en función de la edad y estado inmunitario del huésped y la virulencia del germen el curso clínico puede ser subagudo. Ante la sospecha de una artritis séptica hemos de plantearnos diversas cuestiones de cara al diagnóstico y a la actitud terapéutica a seguir.
Éstas pueden resumirse en las siguientes preguntas:
- ¿Qué pruebas diagnósticas hemos de realizar o solicitar? ¿Cuáles tienen mayor relevancia?.
- ¿Qué hacemos con los casos dudosos?
- ¿Que actitud terapéutica hemos de adoptar?.
- ¿Cuando operar?, ¿cuando esperar?
Realizaremos una historia clínica en busca de factores predisponentes de tipo general (artritis reumatoide, diabetes, inmunosupresión) o local (artropatía previa, infiltraciones, artrocentesis), así como antecedentes de enfermedades producidas por microcristales u otras patologías de interés para el diagnóstico diferencial con otras entidades.
Se efectuará una exploración física completa y buscaremos posibles puertas de entrada para los microorganismos. Solicitaremos una analítica hemática que incluya una bioquímica general con Proteina C-reactiva, hemograma con recuento y fórmula leucocitaria, y sedimento de orina y urocultivo.
Artrocentesis
La prueba diagnóstica clave para el diagnóstico de una artritis piógena de rodilla es la artrocentesis que realizaremos con las debidas medidas de asepsia y antisepsia, mediante aguja gruesa sin introducir anestésico local en el interior de la articulación por el efecto antiséptico que esta sustancia pueda tener. Una vez obtenido el líquido articular hemos de solicitar las siguientes determinaciones:
- Estudio microbiológico: tinción de Gram. Cultivos en medio aerobio, anaerobio y hongos.
- Estudio bioquímico: determinación de glucosa y proteinas.
- Estudio citológico y de cristales: recuento y fórmula leucocitaria, búsqueda de cristales de urato, pirofosfato o apatita.
La tinción de gram es una determinación que puede no ser de ayuda en el diagnóstico inicial de artritis séptica debido a su baja sensibilidad. Aunque la especificidad de la prueba es alta entre un 95 a 100% (19,20), la sensibilidad es baja en torno a un 45% (20), y existe un porcentaje de falsos negativos en casos probados de artritis séptica piógena que oscila entre un 25 – 78% (21,22,23). En definitiva si la tinción de Gram del líquido articular muestra gérmenes esto es indicativo de que existe una artritis séptica.
Pero si la tinción de Gram no muestra gérmenes esto no excluye la existencia de una artritis séptica dado el elevado porcentaje de falsos negativos que tiene esta prueba.
En función de la citología y recuento leucocitario el líquido sinovial patológico se clasifica en Grupo I no inflamatorio, Grupo II inflamatorio, Grupo III infeccioso tal como se aprecia en la tabla mas abajo compartida. Cifras mayores de 20.000 leucocitos/ml son sugestivas de artritis séptica y por encima de 50.000 prácticamente indicadoras de este proceso.
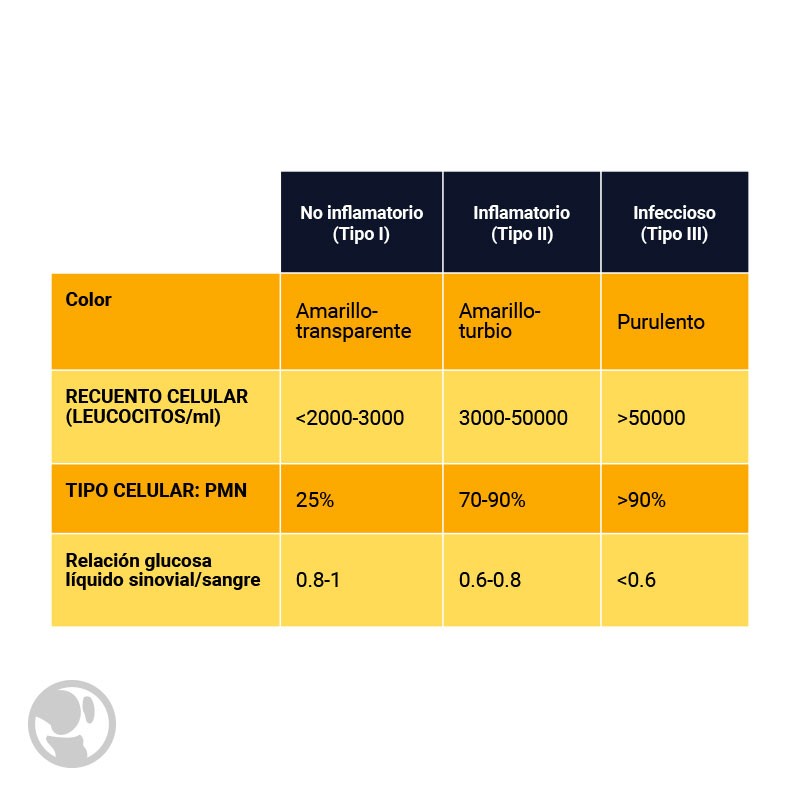
Tipos de líquido articular en función de la celularidad, aspecto macroscópico y bioquímica del mismo.
No obstante en algunos casos de artritis por microcristales y en brotes agudos de artritis reumatoide, el recuento celular puede presentar características de líquido purulento Grupo III, con ≥ 50.000 leucocitos/ml. En estos casos hablamos de líquido puriforme, pues tiene aspecto purulento pero realmente no lo es, ya que no está causado por un proceso infeccioso sino por la intensa actividad inflamatoria aguda de la sinovial que pueden inducir estas dos enfermedades.
La cuantificación de glucosa en el líquido puede sernos orientativa de la existencia de un proceso séptico cuando la relación entre la determinación de glucosa en liquido sinovial respecto a la sangre es < de 0,6.
Antes de administrar cualquier antibiótico deberemos realizar, además de la artrocentesis, una toma de 2 hemocultivos seriados, así como cultivo de las posibles puertas de entrada, si se sospechara artritis gonocócica se practicarán frotis faríngeo, uretral, rectal y de cervix, para cultivo en medio de Thayer-Martin.
Pruebas imagen
En cuanto a pruebas de imagen solicitaremos unas radiografía simples de la rodilla, que en estadios iniciales no mostrarán cambios patológicos, pero que nos servirán de base con la cual comparar las alteraciones radiográficas que puedan surgir con posterioridad. En la artritis por condrocalcinosis y en el depósito de cristales de apatita podemos evidenciar en la Rx simple calcificaciones a nivel del cartílago articular y/o meniscos.
En caso de que tengamos dudas entre la presencia de una artritis séptica versus una bursitis prerrotuliana la práctica de una ecografía puede diferenciarnos estas dos entidades ya que en la segunda apreciaremos una colección líquida exclusivamente extraarticular. También nos puede ayudar la ecografía a evidenciar la existencia de abcesos extraarticulares que pueden formarse en estadíos avanzados de la artritis séptica.
La Resonancia Nuclear Magnética en la artritis séptica piógena de rodilla la indicaremos para valorar en fases tardías la existencia de abcesos extrarticulares, para objetivar el grado y extensión de lesión del cartílago articular así como la existencia de lesiones del hueso subcondral producidas por proceso de osteítis o erosión por el pannus de la sinovial reactivo a la infección.
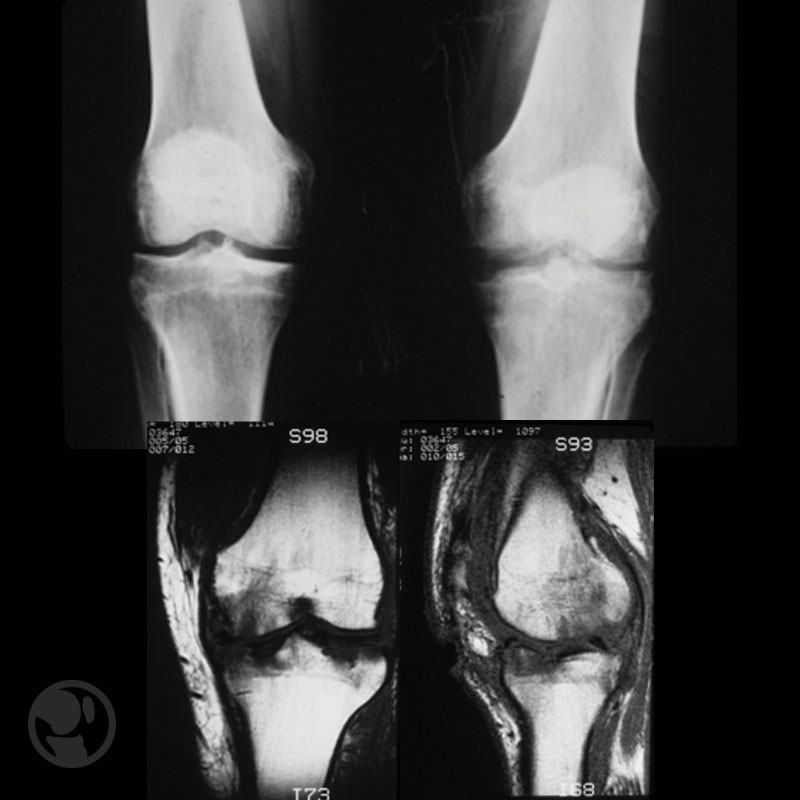
Artritis séptica de rodilla izquierda postartroscopia, por Pseudomonas aeruginosa, de 6 semanas de evolución, tratada con antibioterapia oral aislada. En la RNM (B y C) se aprecia de forma más detallada que en la Rx simple (A), las lesiones osteocondrales existentes debidas al proceso séptico, que había sido tratado de forma inadecuada sin desbridamiento quirúrgico.
La RNM también nos ayudar a hacer el diagnóstico diferencial entre un cuadro de artritis infecciosa y celulitis de partes blandas o bursitis prerrotuliana, y a detectar un foco de osteomielitis de vecindad.
Descubre la Gonartrosis y cirugía de reemplazo
Knee Curso On-line
Este novedoso curso de traumatología on-line, te permitirá sumergirte con grandes referentes en la especialidad en cómo lidiar con una realidad cada vez más presente en nuestra práctica diaria. Utilizando videos material multimedia podrás conocer a fondo la Patología Artrósica y su tratamiento, su exploración física y pruebas complementarias. Dominarás las técnicas quirúrgicas primarias y de revisión junto a expertos en el área.
Diagnóstico diferencial
El diagnóstico diferencial de la artritis séptica piógena deberemos establecerlo frente a otros tipos de monoartritis aguda: por microcristales, reactivas, enfermedad de Reiter, brote inflamatorio agudo de una artritis reumatoide… En la artritis por condrocalcinosis y en el depósito de cristales de apatita la exploración radiológica es importante ya que nos permitirá apreciar calcificaciones a nivel del cartílago articular y/o meniscos.
Tras inyección articular de ácido hialurónico en la rodilla (viscosuplementación) se han descrito episodios de artritis “pseudoséptica” que parecen corresponder a una reacción inmunológica a algunos hialunoratos tratados químicamente para aumentar su peso molecular a través de la formación de enlaces cruzados intermoleculares.
Se trata de reacciones inflamatorias agudas de la articulación que aparecen a las 24-72 horas de la inyección y para su diagnóstico es necesario realizar una artrocentesis y solicitar cultivos microbiológicos, citología del líquido y presencia de microcristales.
Como tratamiento se instaurará terapia analgésica y antiinflamatoria, y se realizará un estricto control evolutivo hasta que el resultado de los cultivos descarte la existencia de un proceso séptico intraarticular.
La artritis séptica granulomatosa está producida por gérmenes del género Mycobacterium, el más frecuente Mycobacterium tuberculosis y de forma menos frecuente por algunos de los diferentes tipos de hongos causantes de infecciones fúngicas.
En la artritis tuberculosa de rodilla el cuadro clínico, contrariamente a lo que sucede en las infecciones piógenas, es subagudo o crónico. Suele iniciarse con una gonalgia de baja intensidad de meses o años de evolución, a la que progresivamente se añade sinovitis y derrame articular, marcada atrofia del cuádriceps, contractura muscular, y limitación de la movilidad articular con progresiva deformidad de la rodilla en flexión y rotación externa. Al seguir un curso insidioso plantea el diagnóstico diferencial con artropatías inflamatorias básicamente de tipo reumático y otras artropatías crónicas.
Ante un paciente con sospecha de tuberculosis articular se le practicará un test de la tuberculina (PPD) que puede ser positivo a las 48 horas en un 50-90% de pacientes afectos de infección tuberculosa. Esta prueba nos será de ayuda especialmente en residentes de países desarrollados en los que la prevalencia de enfermedad tuberculosa es baja. En países con alta prevalencia de tuberculosis o en los que la vacunación para prevenir la enfermedad (vacuna BCG) es un método extendido, el valor de la prueba es bajo. Hay que tener en cuenta además que este test puede presentar falsos negativos en un 15-20% de casos en pacientes inmunodeprimidos (infección por VIH) y pacientes malnutridos (6).
Con los datos clínicos apuntados y eventualmente el resultado del test de la tuberculina podremos establecer un diagnóstico de sospecha de infección por micobacterias y la confirmación la tendremos por cultivo microbiológico y anatomía patológica tisular de la biopsia de sinovial que practicaremos.
Así como en la artritis séptica piógena la artrocentesis y obtención de líquido articular suele ser suficiente para establecer el diagnóstico microbiológico de la entidad, en la artritis tuberculosa el cultivo del líquido articular puede ser negativo. Por otra parte la tinción directa de Ziehl-Neelsen o Auramina para detectar bacilos acido-alcohol resistentes, solo es positiva en un 20 a 40% de los casos (6). Se hace necesario pues en este tipo de infecciones practicar una biopsia sinovial y a veces ósea, de la que solicitaremos sistemáticamente estudios microbiológicos y anatomopatológico. La biopsia puede realizarse mediante trócares de forma percutánea o por artroscopia .
El cultivo se realiza en medio Lowenstein-Jensen. Al ser el crecimiento del bacilo tuberculoso lento es preciso un mínimo de 4 a 6 semanas para establecerse el diagnóstico microbiológico. En casos en que es necesario un diagnóstico precoz se utilizan tests basados en la Reacción en Cadena de la Polimerasa (RCP), que puede detectar fragmentos de ADN del complejo Mycobacterium tuberculosis, siendo posible disponer del resultado de la prueba en menos de 24 horas (6,25,26).
La anatomía patológica puede establecer el diagnóstico de infección tuberculosa cuando se evidencian granulomas caseificantes lo que es patognomónico de esta entidad (25). En este caso iniciaremos la quimioterapia antituberculosa aunque no se disponga todavía del resultado del cultivo en medio Lowenstein.
En la artritis fúngica el diagnóstico en infecciones agudas se realizará por el cultivo específico para hongos que como se ha dicho con anterioridad se solicitará de forma protocolizada junto a los cultivos aerobios y anaerobios en la artrocentesis diagnóstica. En infecciones subagudas o crónicas tomaremos también muestras de la sinovial mediante biopsia, para cultivo de hongos y anatomía patológica. La patología nos puede evidenciarla la existencia de granulomas en los que pueden observarse hifas mediante tinciones especiales y de esta manera establecer el diagnóstico de infección fúngica antes de disponer del cultivo microbiológico.
.Imagen del banner por Nino Liverani on Unsplash
- Bibliografía:
1- Gupta MN, Sturrock RD, Field M: A prospective 2-year study of 75 patients with adul-onsetseptic arthritis. Rheumatology 2001; 40:24-30.
2- Fernández Sabaté A, Cabo J. Artritis sépticas. En: Josa S, De Palacios Carvajal J , editores. Infecciones Osteoarticulares. Barcelona: Ed. JIMS, 1998; 73-82.
3- Fernández Sabaté A, Cabo X: Tratamiento quirúrgico de la infección de cadera. En Nolla Solé JM, Rodríguez Merchan EC editores. Monografías médico-quirúrgicas del aparato locomotor – La cadera. Ed MASSON, 2002, 103-113.
4- Lungershausen W, Markgraf E, DoroW C et al: Joint empyema. Chirurg 1998; 69: 828-835.
5- Draijer F, Lorentzen T, Nissen R, Havemann D: Functional treatment of surgically treated empyema of the knee joint. Unfallchirurg 1994; 97: 273-277.
6- Malaviya AN, Kotwal PP: Arthritis associated with tuberculosis. Best Pract Res Clin Rheumatol 2003; 17: 319-343.
7- Bariteau JT, Waryaz GR, McDonnell M, et al: Fungal osteomyelitis and septic arthritis. J Am Acad Orthop 2014; 22: 390-401.
8- Jeong YM, CHO HY, Lee SW, et al: Candida septic arthritis with rice body formation: a case report and review of literature. Korean J Radiol 2013; 3: 465-469.
9- Taneja AK: Septic arthritis and osteomyelitis of the hip by Candida albicans. J Rheumatol 2014; 41: 11.
10- Taj-Aldenn SJ, Rammaert, B, Gamaletsou, M et al: Osteoarticular Infections Caused by Non-Aspergillus Filamentous Fungi in Adult and Pediatric Patients. Medicine 2015; 94(50):e2078. doi: 10.1097/MD.0000000000002078.
11- Nolla JM, Lora-Tamayo J, Gómez Vaquero C, Narváez J, Murillo O, Pedrero S, Cabo J, Ariza J; Pyogenic arthritis of native joints in non-intravenous drug users: A detailed analysis of 268 cases attended in a tertiary hospital over a 22-year period. Semin Arthritis Rheum. 2015; 45:94-102.
12- Gächter A: Arthoscopic – lavage – hints and tricks. Arthroskopie 1994; 7:98-102.
13- Van Tongel A, Stuyck J, Bellemans J et al: Septic arthritis after arthroscopic anterior cruciate ligament reconstruction. A retrospective analysis of incidence, management and outcome. Am J Sports Med 2007; 35:1059-1063.
14- Farooq MA, Devitt AT: Perceived efficacy and risks of infection following intraarticular injections: a survey of orthopaedic surgeons. Ir J Med Sci 2005; 174: 26-32.
15- Ateschrang A, Albrecht D, Schroeter S et al: Current concepts review: Septic arthritis of the knee pathophisiology, diagnostics and therapy. Wien Klin Wochenschr 2011; 123:191-197.
16- Cabo J, Hachem A, Clos R, et al: Septic polyarthritis: treatment complications and results. An Med Interna 1999; 16:333-337.
17- Hogan, J I, Hurtado RM; Nelson SB: Mycobacterial Musculoskeletal Infections. Infect Dis Clin North Am 2017: 31:369-382.
18- Yombi J C; Seyler L, Cornu O et al: Difficult to treat osteoarticulars infections : Focus on Mycobacterial and Fungal infection. Acta Orthop Belg 2017; 83: 110-123.
19 -Yusuf E, Hügle T, Daikeler T et al: The potencial use of microcalorimetry in rapid differentation betwenn septic arthritis and other causes of arthritis. Eur J Clin Microbiol Infect Dis 2015; 34: 461-465.
20- Faraj AA, Omonbude OD, Godwin P: Gram staining in the diagnosis of acute septic arthritis. Acta Orthop Belg 2002; 68: 388-391.
21- Stirling P, Faroug R, Amanat S et al: False-negative rate of gram-stain microscopy for diagnosis of septic arthritis: suggestions for improvement. Int J Microbiol. 2014;2014:830857. doi: 10.1155/2014/830857. Epub 2014 Feb 13.
22- Weston VC, Jones AC, Bradbury N et al: Clinical features and outcome of septic arthritis in a single UK Health District. Ann Rheum Dis 1999; 58: 214-219.
23- Goldenberg DL: “Septic arthritis” Lancet 1998; 351: 197-202.
24- Goldberg VM, Coutts RD: Pseudoseptic Reactions to Hylan viscosupplementation. Diagnosis and Treatment. Clin Orthop 2004; 419:130–137.
25- Glennon M, Cormican M: Detection and diagnosis of miycobacterials pathogens using PCR. Expert Rev Mol Diagn 2001; 1: 163-174.
26- Hirunwiwatku P, Tumwason S, Chantranuwat C et al: A comparative study of diagnostic tests for tuberculous lymphadenitis: polymerase chain reaction vs histopathology and clinical diagnosis. J Med Assoc Thai 2002; 85:320-326.
27- Strling P, Tahir M, Atkinson HD et al: The limitations of Gram-stain microscopy of synovial fluid in concomitant septic and crystal arthritis. Curr Rheumatol Rev 2017 Mar 29. doi: 10.2174/1573397113666170329123308. [Epub ahead of print]
28- Papanicolas LE, Hakendorf P, Gordon DLL: Concomitant septic arthritis in crystal monoarthritis. J Rheumatol 2012; 39: 157-160.
29- Vispo Sera JL, Barthel T, Schmitz et al: Arthroscopic treatment of septic joints: prognostic factors. Arch Orthop Trauma Surg 2002; 122:204-211.
30- Stutz G, Kuster MS, Klëinstück F et al: Arthroscopic management of septic arthritis: stages of infection and results. Knee Surg Sports Traumatol Arthrosc 2000; 8:270-4.
31- Bauer TW, Parvizi J, Kobayashi N et al: Diagnosis of periphrostetic infection. J Bone Joint Surg Am 2006; 88: 869-882.
32- Salter R, Bell RS, Frederick WK: The protective effect of continous passive motion on living articular cartilage in acute septic arthritis. An experimental investigation in the rabbit. Clin Orthop 1981; 159:223-247.
33- Zeng M, Xie J, Wang L et al: Total knee arthroplasty in advanced tuberculous arthritis of the knee Int Orthop 2016; 40:1433–1439.
34- Habaxi KK, Wang L, Miao XG, Alimasi WQ et al: Total knee arthroplasty treatment of active tuberculosis of the knee: a review of 10 cases.Eur Rev Med Pharmacol Sci 2014;18:3587-92.
35- Öztürkmen Y, Üzümcügil O, Karamehmetoglu M: Total knee arthroplasty for the management of joint destruction in tuberculous arthritis. Knee Surg Sports Traumatol Arthrosc 2014; 22:1076–1083.





