No hay productos en el carrito.
 Las lesiones de los estabilizadores ligamentosos mediales de la rodilla son las lesiones ligamentosas más comunes de la rodilla y con mayor frecuencia se producen de forma aislada.
Las lesiones de los estabilizadores ligamentosos mediales de la rodilla son las lesiones ligamentosas más comunes de la rodilla y con mayor frecuencia se producen de forma aislada.
El mecanismo lesivo más frecuente es el traumatismo indirecto en valgo forzado de la extremidad o en rotación externa tibial o la combinación de ambos durante la práctica de deporte y suelen cursar producirse más en hombres que en mujeres
La mayoría de las lesiones, incluso las completas, sanan sin secuelas, volviendo el paciente a su nivel de actividad previo a la lesión, pero existe un porcentaje que puede condicionar inestabilidad crónica, cierta limitación funcional y que puede originar confusiones diagnósticas con lesiones del ángulo posterolateral.
Anatomía y biomecánica
Conocer la anatomía y biomecánica nos facilita a la hora evaluar las lesiones de los estabilizadores ligamentosos mediales de la rodilla.
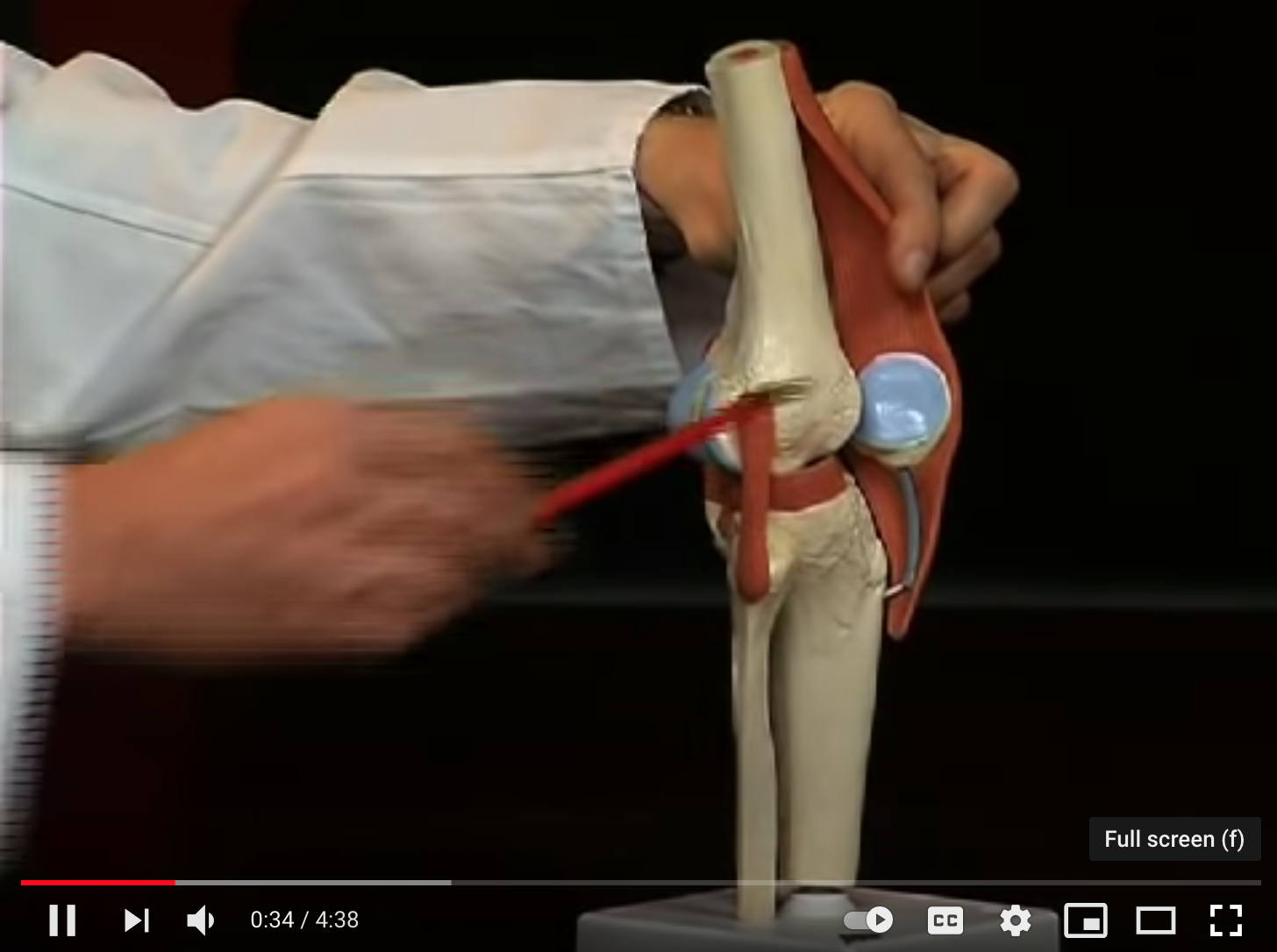
En la cara medial de la rodilla existen tres prominencias óseas importantes para poder definir la anatomía y entender la reconstrucción quirúrgica. Estas son el epicóndilo medial, el tubérculo del aductor y el tubérculo del gemelo medial.

Prominencias óseas en la cara medial de la rodilla. Epicóndilo medial (EM). Tubérculo del aductor (TA). Tubérculo del gemelo medial (TGM). Ligamento colateral medial o interno profundo (LLIp). Tendón del aductor (1) y tendón del gemelo medial (2).
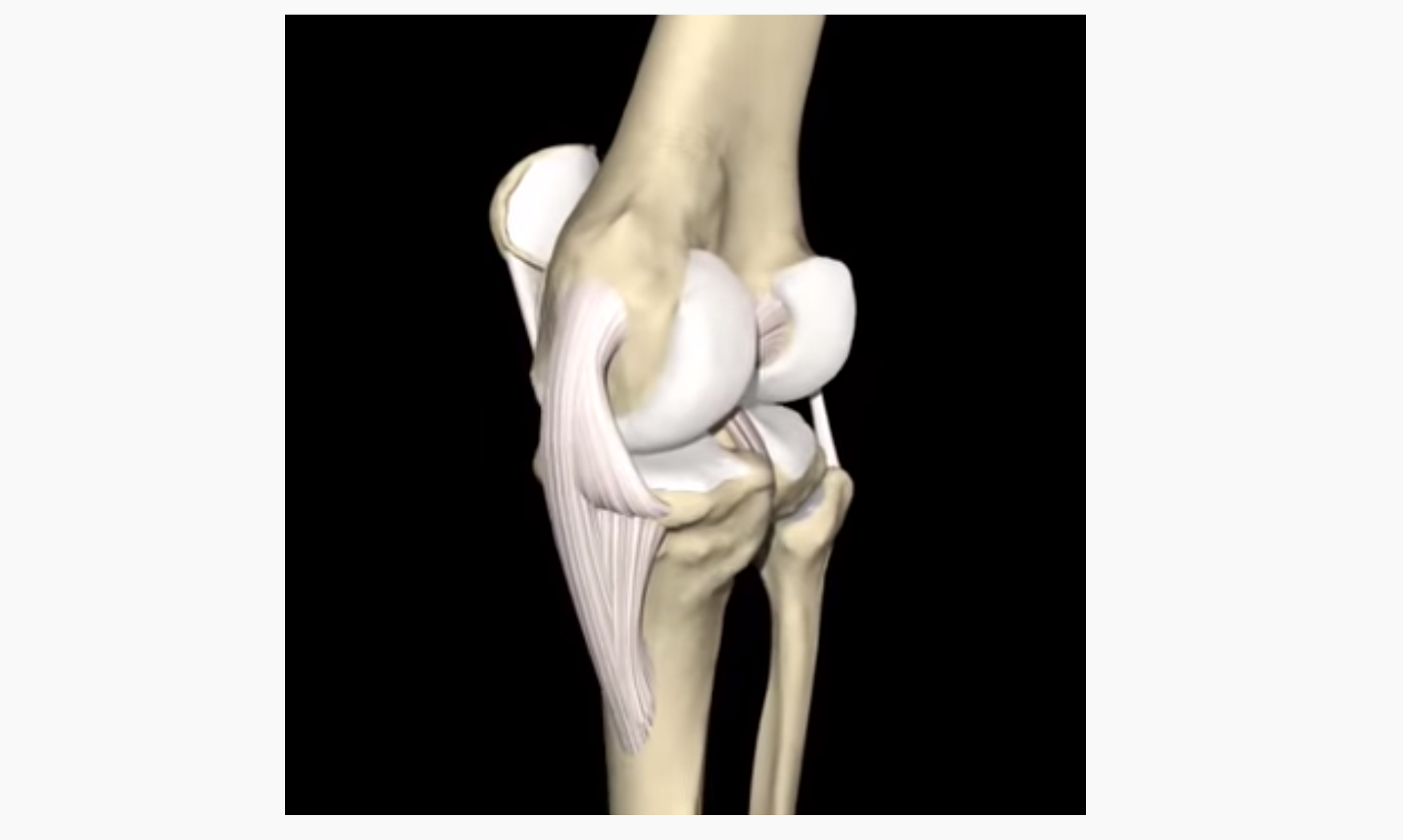
La anatomía medial de la rodilla es compleja por las múltiples interconexiones de las estructuras que la componen y su disposición. Se consideran estabilizadores mediales estáticos los ligamentos colateral medial o interno superficial (LLIs), el colateral medial o interno profundo (LLIp) y el posterior oblicuo (LPO).
El LLIs es la estructura más grande e importante de la cara medial de la rodilla que inserta a nivel femoral ligeramente proximal y posterior al epicóndilo medial (no directamente sobre el epicóndilo).
A nivel tibial presenta dos inserciones que condicionan dos secciones funcionalmente diferentes. La inserción tibial proximal que se produce 1 cm distal a la interlínea articular y sobre partes blandas y la inserción distal a 6 cm de la interlínea, directamente sobre el tejido óseo tibial. Esta última es la inserción más resistente.
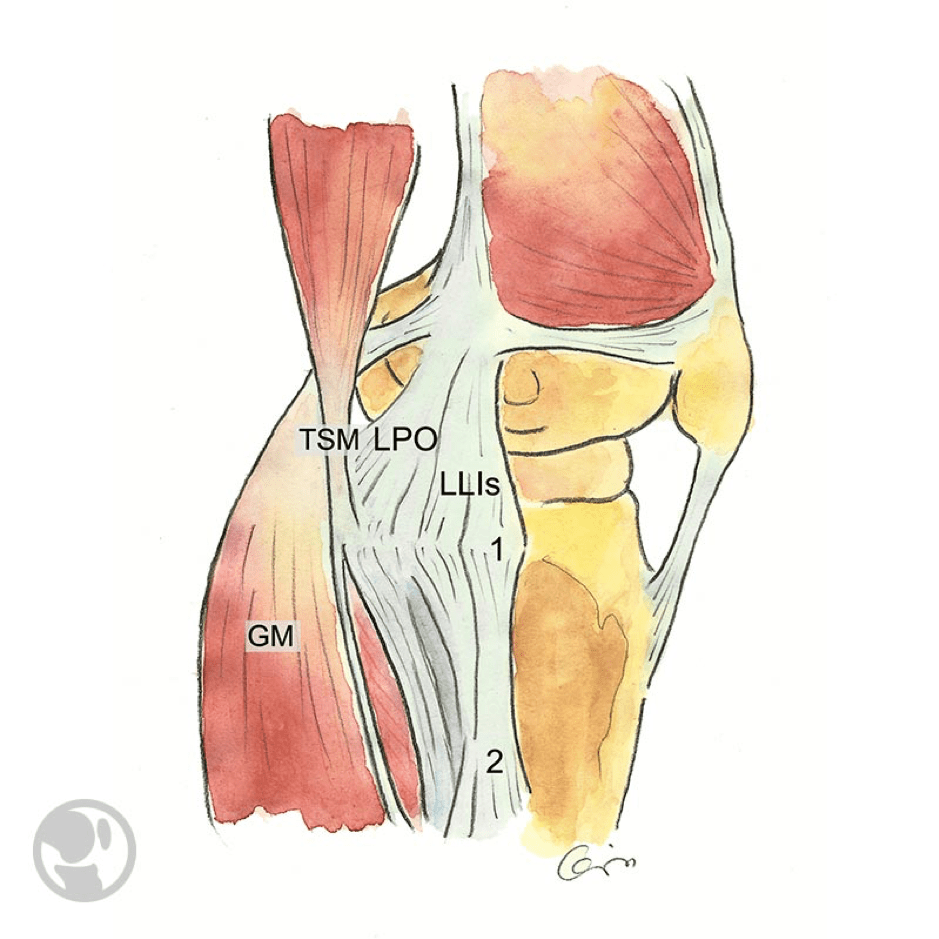
Relaciones anatómicas del ligamento colateral medial o interno superficial (LLIs), y el ligamento posterior oblicuo (LPO). Inserción tibial proximal del LLIs (1) e inserción tibial distal del LLIs (2). Tendón del semimembranoso (TSM). Gemelo medial (GM).
La inserción tibial proximal se ha implicado en la estabilidad en valgo, mientras que la distal es importante para la estabilidad rotacional externa.
El LLIp no es una estructura distinta, sino más bien un engrosamiento de la cápsula articular en profundidad al LLIs.
A nivel femoral se inserta 1 cm distal a la inserción del LLIs. Se extiende distalmente para insertarse al menisco medial y continuar hasta su inserción tibial 3 a 4 mm distal a la interlínea.
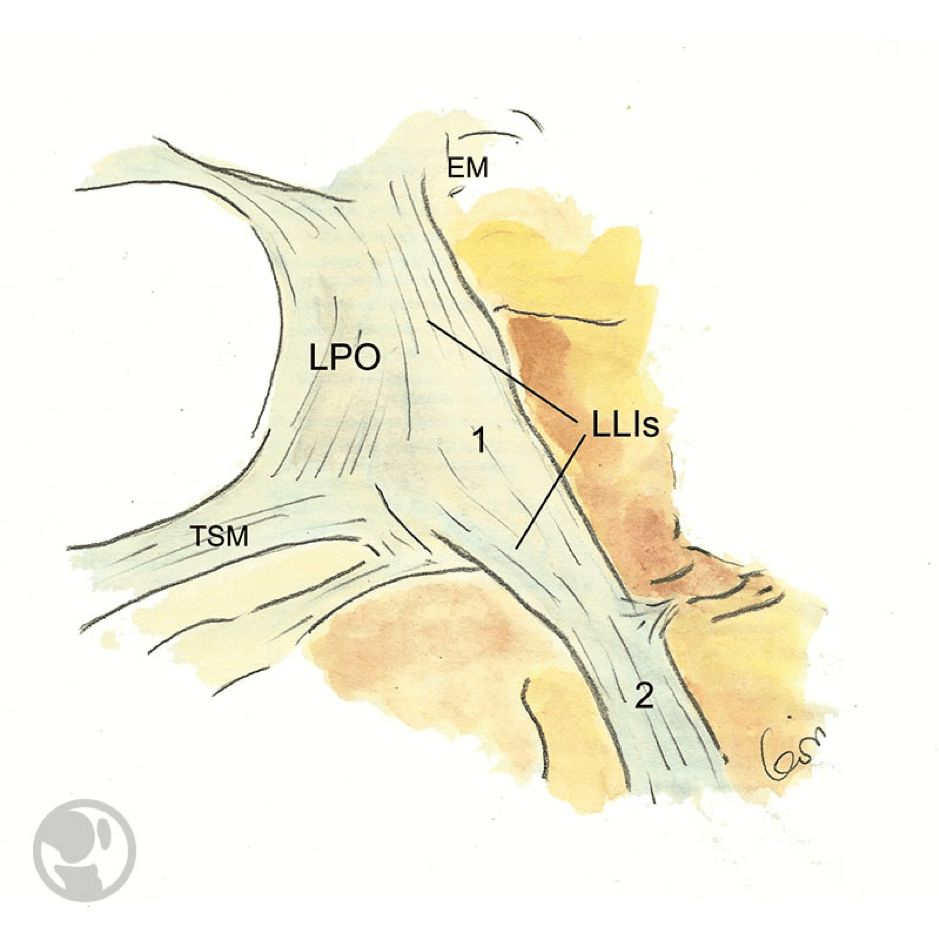
Relaciones anatómicas del ligamento colateral medial o interno superficial (LLIs), y el ligamento posterior oblicuo (LPO). Inserción tibial proximal del LLIs (1) e inserción tibial distal del LLIs (2). Tendón del semimembranoso (TSM). Epicóndilo medial (EM).
Su firme inserción meniscal condiciona dos unidades funcionales diferenciadas, la expansión meniscofemoral y la meniscotibial.
El LPO tiene varios componentes, el más importante de los cuales es el brazo central, que es la porción más grande y gruesa del LPO. El brazo central es realmente una extensión fibrosa de la porción distal del semimembranoso que se entremezcla y refuerza a la cápsula articular posteromedial.
Puede, por tanto, considerarse como un engrosamiento de la cápsula articular posteromedial, que se extiende desde el tendón del semimembranoso hasta su inserción femoral, situada ligeramente distal y anterior al tubérculo del gemelo medial en la cara posteromedial del fémur. El LLIs constituye el principal estabilizador estático al valgo.
Las expansiones meniscofemoral y meniscotibial del LLIp son estabilizadores secundarios del valgo, además, las estructuras mediales proporcionan estabilidad a la rotación externa. En determinadas lesiones mediales, la rotación externa se puede incrementar incluso más que ante lesiones del ángulo posterolateral.
El principal estabilizador a la rotación externa a 30º de flexión es la expansión distal del LLIs, son estabilizadores secundarios de la rotación externa la expansión proximal del LLIs, la expansión meniscofemoral del LLIp y el LPO.
Las estructuras mediales también proporcional estabilidad a la rotación interna. El LPO es importante a cualquier grado de flexión, pero fundamentalmente en extensión completa. También son estabilizadores principales de la rotación interna la expansión meniscofemoral del LLIp y la distal del LLIs, se consideran estabilizadores secundarios de la rotación interna la expansión proximal del LLIs y la meniscotibial del LLIp.

Inserciones del ligamento colateral medial o interno profundo (LLIp). Menisco interno (MI). Tendón del semimembranoso (TSM). Inserción del LLIp al menisco interno (1) y a la tibia (2) 3 a 4 milímetros distal a la interlínea.
Puedes ver estos videos sobre anatomía y Biomecánica pulsando en la fotografía.
Anatomía; articulación de la rodilla.
Biomecanica; ligamentos de Rodilla.
Aspectos clínicos y diagnósticos
La mayoría de lesiones ligamentosas mediales de rodilla se producen por un estrés en valgo. Es frecuente la combinación de valgo, flexión y rotación externa como mecanismo lesivo.
Gran parte de las clasificaciones que se emplean diferencian las lesiones en función de la apertura en valgo de la rodilla en la clínica y en el tipo de tope de dicha apertura, por lo que presentan el sesgo de la subjetividad del explorador.
Son datos importantes para el diagnóstico la localización del dolor, la capacidad o incapacidad de andar tras la lesión, la tumefacción, la presencia o ausencia de equimosis, la sensación de desgarro, chasquido o estallido y la presencia de deformidad.
Con frecuencia el cuadro doloroso es más severo en lesiones de menor grado. La clínica de las lesiones crónicas suele ser poco específica.
La prueba diagnóstica más útil es la de tensión o estrés forzado en valgo entre 20º y 30º de flexión y en extensión completa.
También son de utilidad la prueba del cajón anteromedial y el “dial test” , si bien se consideró al “dial test” como patognomónico de lesión posterolateral, sabemos que puede ser positivo a 30º y 90º en caso de lesiones aisladas mediales.
Reconstrucción del ligamento anterolateral de la rodilla
 ‘’La reconstrucción del ligamento anterolateral es un procedimiento frecuente en la práctica diaria con un 75 al 97% de resultados excelentes a largo plazo. Es un tema muy actual que genera controversia. Se ha visto que esta reconstrucción de forma aislada, falla en ciertos casos. Por lo que quizás, una manera de evitar esos fallos es la correcta selección de los pacientes. ’’
‘’La reconstrucción del ligamento anterolateral es un procedimiento frecuente en la práctica diaria con un 75 al 97% de resultados excelentes a largo plazo. Es un tema muy actual que genera controversia. Se ha visto que esta reconstrucción de forma aislada, falla en ciertos casos. Por lo que quizás, una manera de evitar esos fallos es la correcta selección de los pacientes. ’’
Tipos de lesiones
Existen tres tipos de lesiones clasificadas según el grado, estas son de grado I,II y III
• Las lesiones grado I suelen presentar dolor a nivel de las estructuras mediales, tumefacción que borra discretamente las prominencias óseas y ausencia de apertura o bostezo al estrés en valgo.
• Las lesiones aisladas grado II también presentan dolor en la cara medial de la rodilla y apertura en valgo con parada firme y con incremento del dolor.
• Las lesiones grado III o completas presentan apertura en valgo a 20º con ausencia de parada. En cambio, la prueba de estrés en valgo en extensión muestra escasa apertura (de 1 a 2 mm en comparación a la rodilla contralateral sana) en las lesiones grado III aisladas.
Una apertura en valgo en extensión suele indicar la asociación de lesiones severas mediales con lesiones del pivote central. A 20º fundamentalmente se explora la indemnidad del LLIs (teniendo escaso papel a dicha flexión el LLIp, los cruzados y el LPO).
El cajón anteromedial se practica con la rodilla flexionada a 90º y el pie en rotación externa de 10º a 15º. Se aplica una combinación de cajón anterior y rotación externa y se observa el grado de rotación tibial anteromedial, indicativo de afectación del LLIp y del LPO.
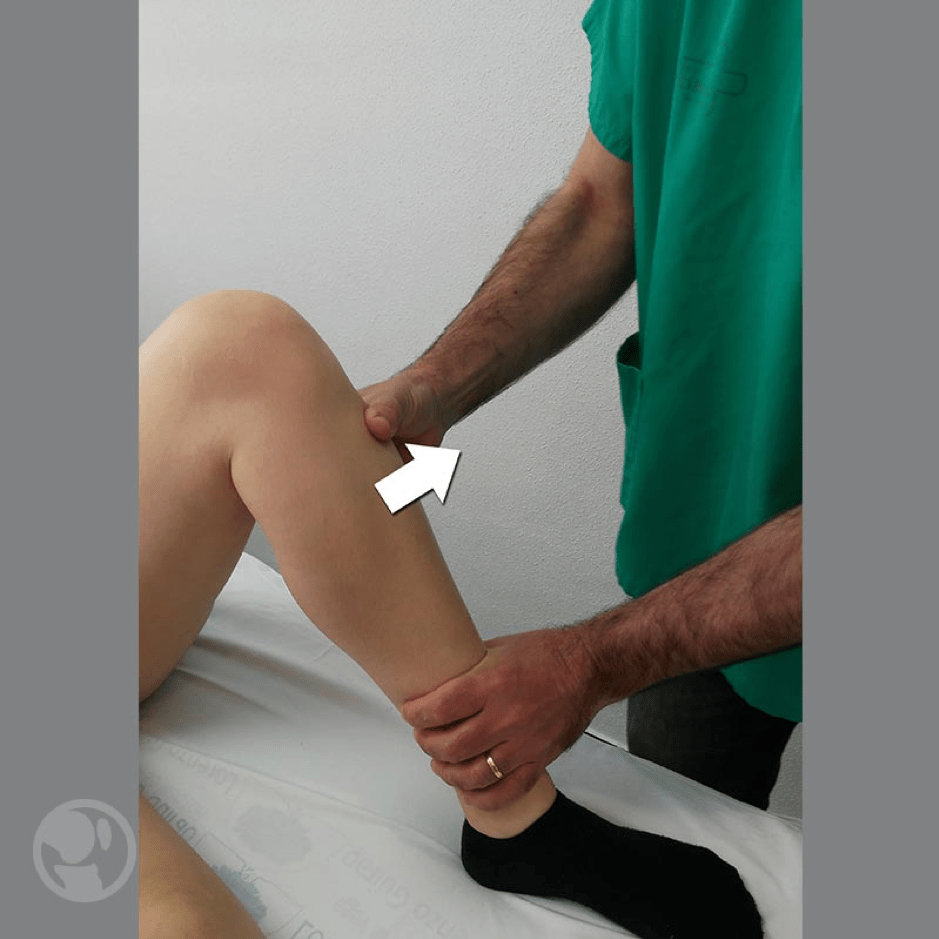
Cajón anteromedial: con la rodilla flexionada a 90º y el pie en rotación externa de 10º a 15º se aplica una combinación de cajón anterior y rotación externa y se observa el grado de rotación tibial anteromedial.
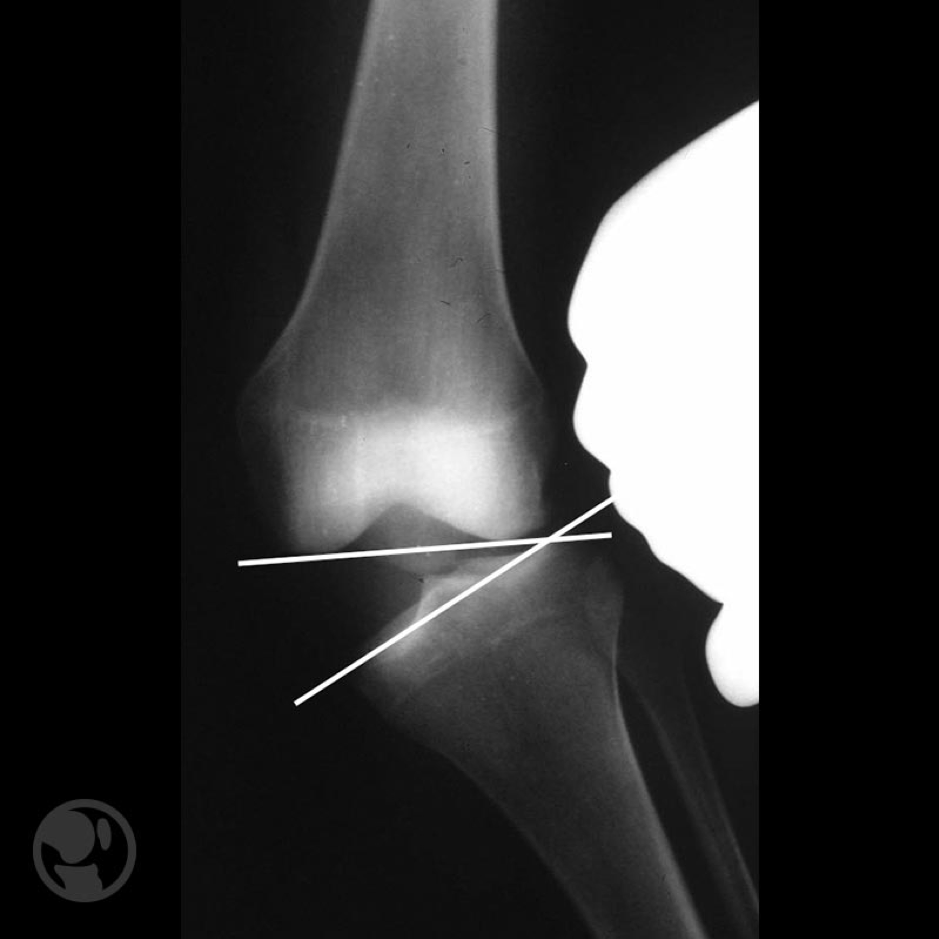
La radiografía en estrés en valgo a 20º de flexión es de gran utilidad. En lesiones grado III con afectación exclusiva del LLIs se produce un incremento de apertura del compartimento medial de 3,2 mm, cuando también se afectan LLIp y LPO la apertura se incrementa hasta 9,8 mm.
Las imágenes de resonancia magnética también son de utilidad para el diagnóstico, fundamentalmente en fases agudas en las que presentan una precisión cercana al 90%, con frecuencia se observan también contusiones óseas laterales.
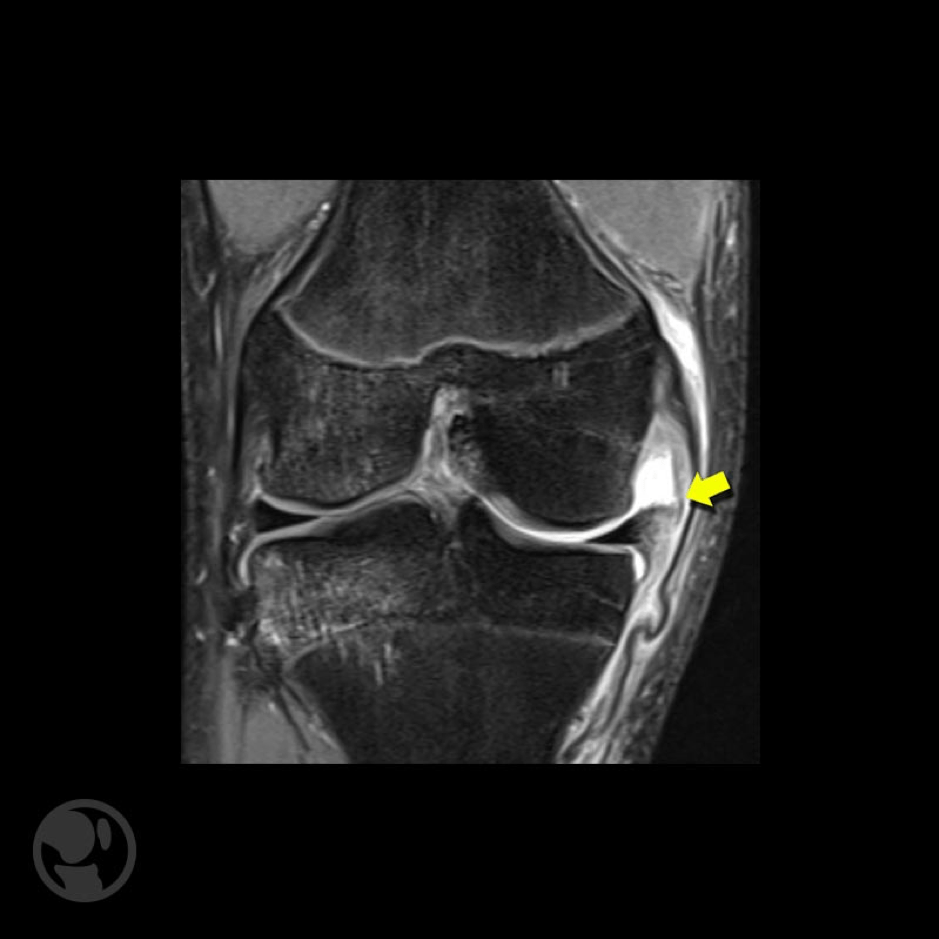
Lesión aguda grado III del ligamento lateral interno y foco de contusión ósea del compartimento lateral.
En las lesiones crónicas la exploración puede ser confusa y para establecer el diagnóstico diferencial con lesiones del ángulo posterolateral tienen utilidad los estudios radiográficos en estrés en valgo y varo.
Video sobre inestabilidad de rodilla anteromedial.
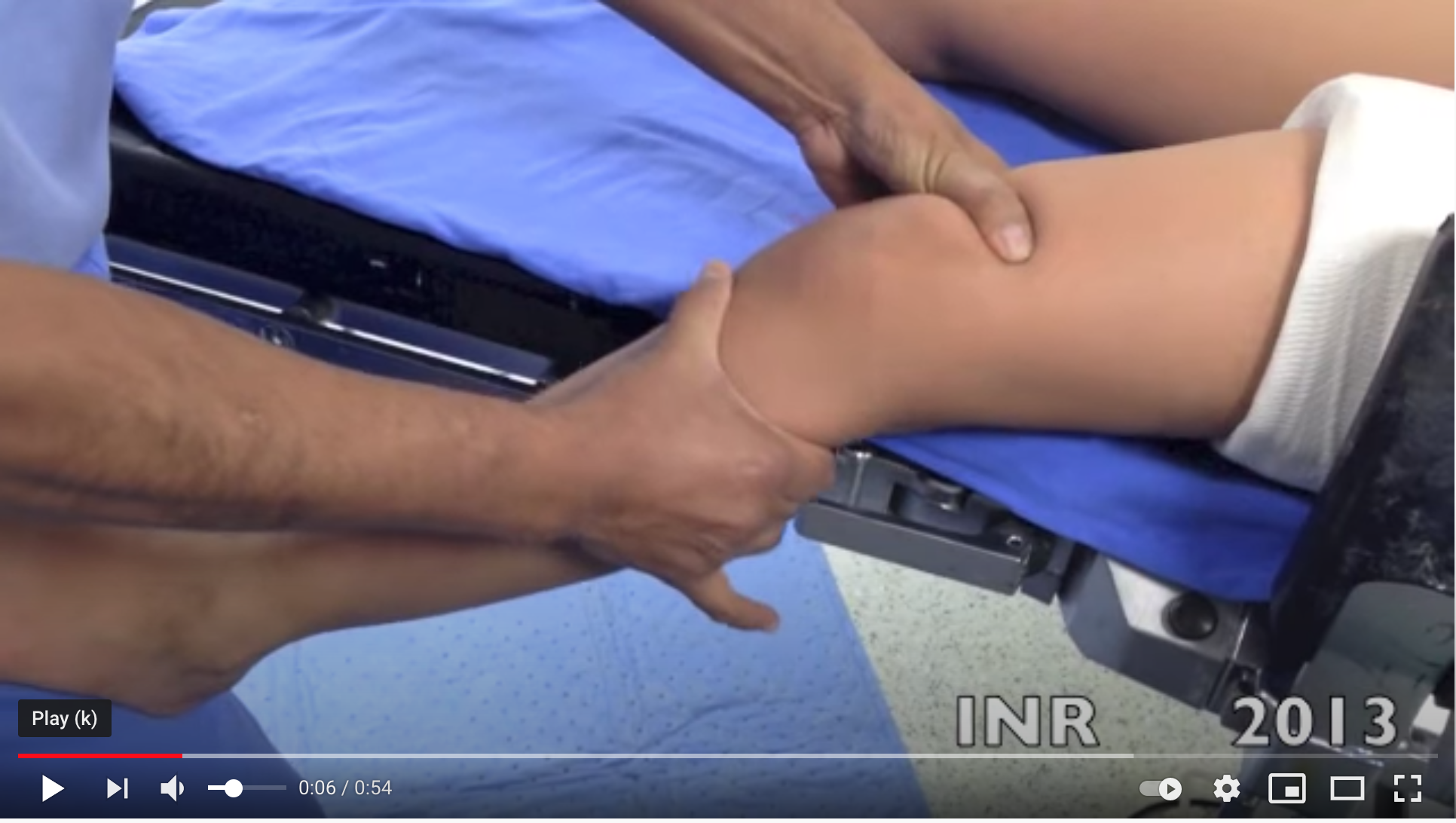
Exploracion fisica bajo anestesia de paciente con lesion de ligamento cruzado anterior y colatreal medial.
Artículos relacionados
Eficacia de la Prueba de Palanca para el Diagnóstico de Lesión del Ligamento Cruzado Anterior.
Asociación argentina de artroscopia por Camilo Hernández Córdoba. Universidad Javeriana, Bogotá, Colombia. UNAM, Ciudad de México, México.
Actualización en medicina de familia Rodilla.
Por Dr Juan Carlos Hermosa Hernán. Especialista en Medicina Familiar y Comunitaria, EAP Las Ciudades. Hospital Universitario de Getafe. Madrid, GdT de Enfermedades Reumatológicas de la semFYC y DrRoberto Pascual González, Residente de 4º año en Medicina Familiar y Comunitario, EAP Las Ciudades. Hospital Universitario de Getafe. Madrid.
Rotura de ligamentos; diagnóstico.