No hay productos en el carrito.
Apuntes básicos
Las lesiones pseudotumorales son aquellas lesiones que clínica y radiológicamente parecen tumores, pero histológicamente no lo son. En nuestro caso nos centraremos en el fibroma no osificante, el quiste óseo aneurismático, la sinovitis vellonodular pigmentada (SNVP) y la condromatosis sinovial todas ellas lesiones pseudotumroales de la rodilla.
El fibroma no osificante
El fibroma no osificante es una proliferación fibrosa aislada y bien delimitada, que puede interpretarse como una anomalía de desarrollo en la que existe un defecto de osificación y no como una verdadera neoplasia.
Cuando la lesión es pequeña y asienta fundamentalmente en el hueso cortical se denomina
“defecto fibroso cortical o defecto fibroso metafisario”
Es de localización metafisaria y suele asentarse en el fémur distal y en la tibia proximal y distal, siendo frecuentes en niños de entre 5-15 años, con cierta predilección por los varones.
Ocasionalmente estas lesiones se osifican e incluso remodelan dando lugar a una zona densa, esclerótica en el sujeto adulto.
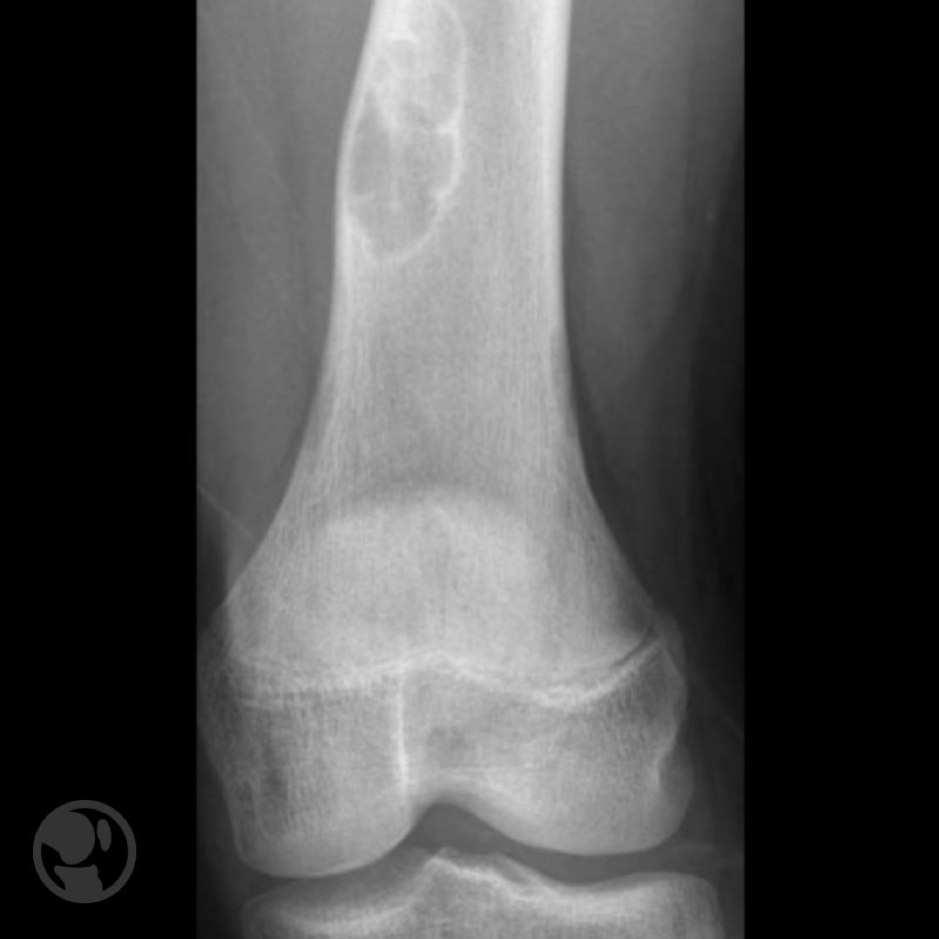
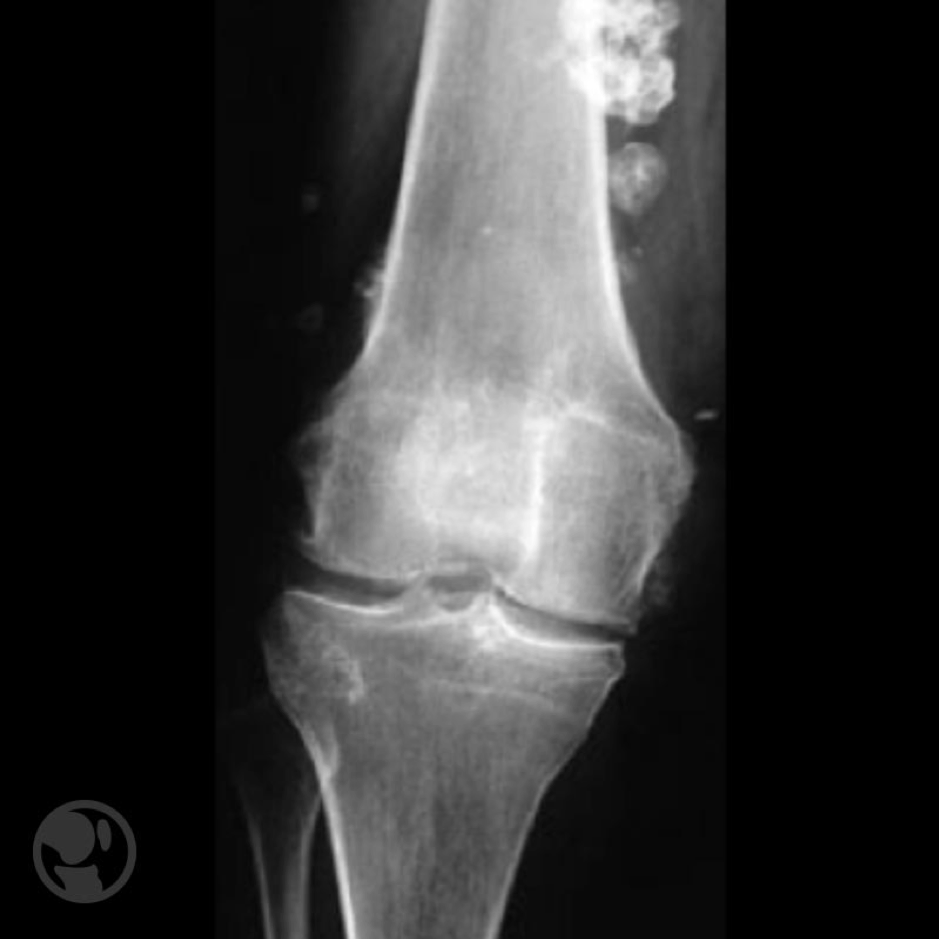
Se trata de una lesión asintomática que se detecta de forma incidental en los estudios de imagen practicados por otro motivo. En la radiología suelen tener una localización excéntrica presentando un límite escleroso que delimita perfectamente la lesión y tienen aspecto osteolítico multilobulado generalmente de localización metafisaria.
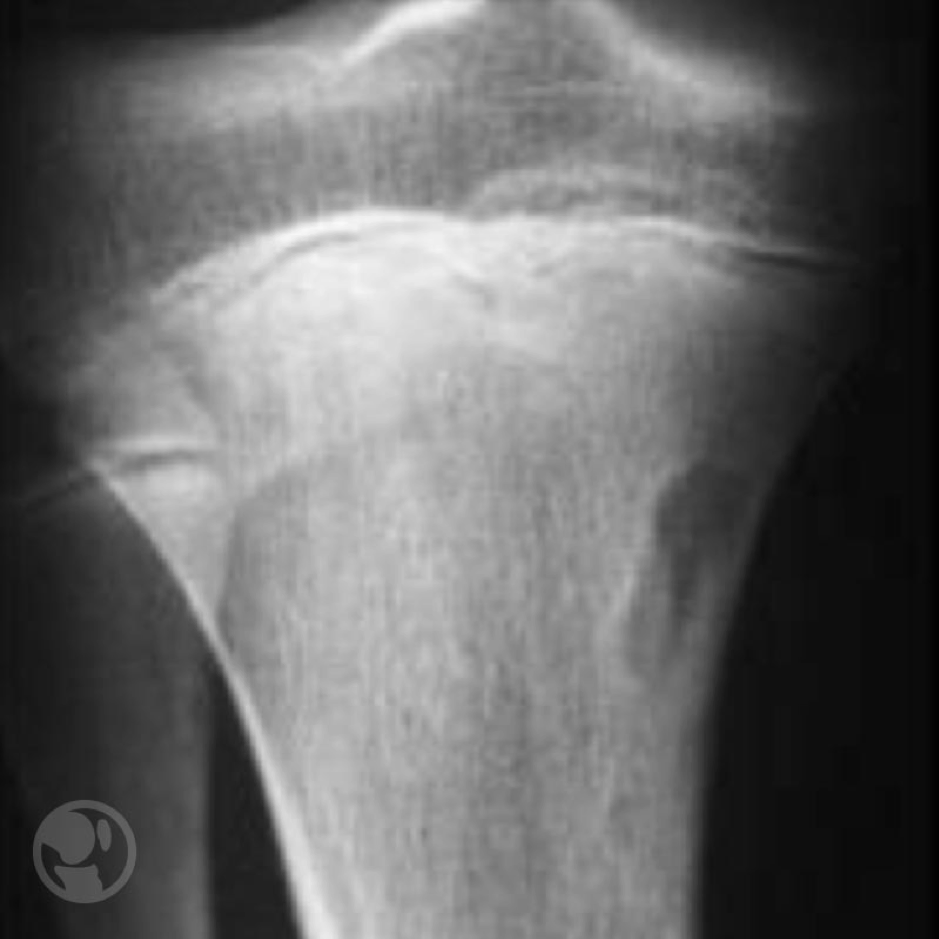
Fibroma no osificantes. El del fémur parece que ha emigrado de su posición metafisaria inicial distanciándose de la fisis.
En los estudios seriados parece que la lesión emigra distanciándose de las fisis, de forma equivalente a como lo hacen los osteocondromas y los quistes óseos esenciales. Cuando afectan a más del 50% del diámetro óseo tienden a producir dolor y existe el riesgo potencial de sufrir una fractura patológica.
En la mayoría de los casos la lesión cura con el paso de los años y desaparece en la tercera década de la vida, por lo que no requieren más que observación. Si existe un daño óseo importante y el riesgo de una fractura inminente hay que resecar la lesión y rellenar el defecto con injerto óseo, reforzando la zona con algún sistema de osteosíntesis si se considera necesario. La única indicación que existe para el tratamiento quirúrgico de una fibroma no osificante es la fractura patológica o la posibilidad de la misma.[/norebro_text]
El quiste óseo aneurismático.
El quiste oseo anuerismático es una lesión benigna expansiva llena de cavidades repletas de sangre que en el 75% de los casos afecta a pacientes jóvenes (menores de 20 años). Realmente no es una verdadera neoplasia pero debe ser contemplada en el diagnóstico diferencial de las lesiones tumorales que asientan alrededor de la rodilla.
La edad de presentación es entre los 10 y los 30 años (hasta el 66% en menores de 20 años) y puede aparecer como una lesión primaria “de novo” o de forma secundaria como complicación de un tumor benigno o maligno que ha sufrido una degeneración quística hemorrágica.
Suele localizarse en la metáfisis de los huesos largos como la tibia, el peroné y el fémur.
En los casos primarios puede existir una translocación t(16; 17) (q22; p13) o t(17; 17) que acaban formando una proteína quimérica CDH11-UPS6 (proteasa) que estimula las células B. También se han detectado en este tipo de lesión niveles elevados de IGF.
Clínicamente desencadena dolor e inflamación local, pero estos síntomas se agravan si la lesión debuta como una fractura patológica.
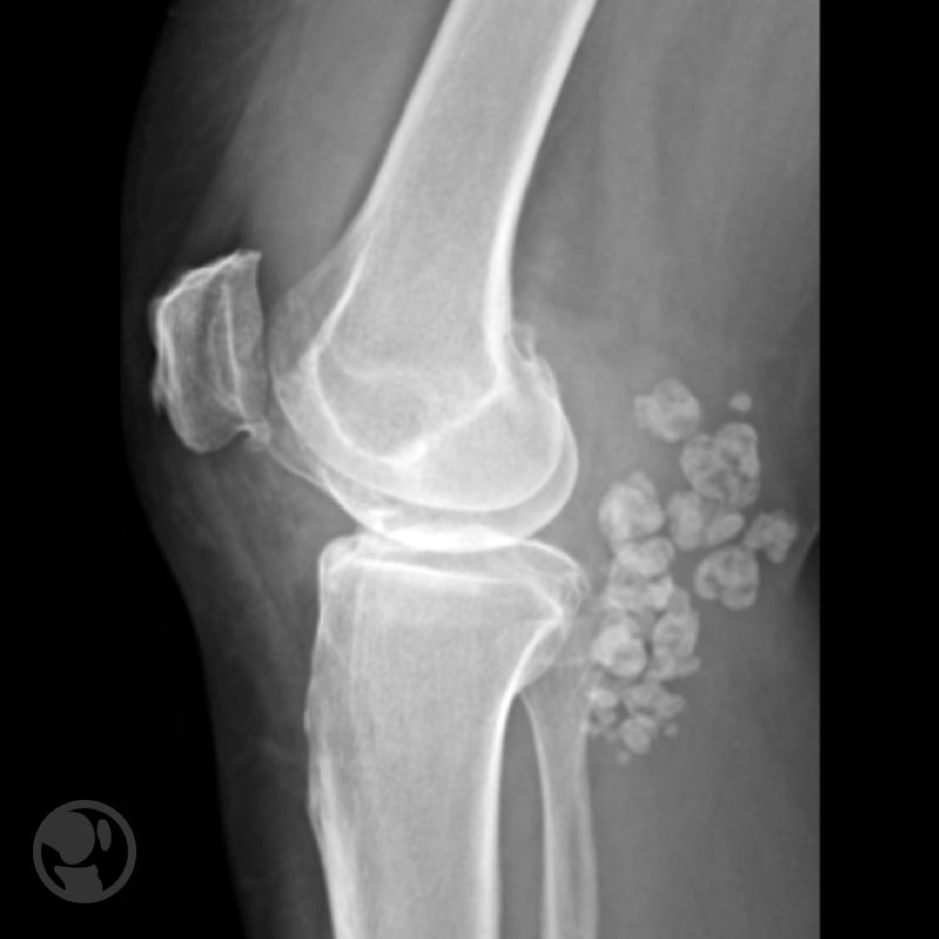
Radiográficamente se presenta como una lesión lítica, excéntrica, de localización metafisaria con márgenes bien delimitados.
Las 4 fases en esta lesión.
Primera fase; osteolítica
Segunda fase; de crecimiento mal delimitada con partes blandas
Tercera fase; intermedia con tabicación interna y cierta delimitación
Cuarta fase; de reparación con osificación completa.
En muchas ocasiones puede observarse en el estudio radiológico una fina capa de hueso reactivo subperióstico y en determinadas ocasiones la lesión llega a insuflar y romper la cortical, invadiendo las partes blandas adyacentes.

Distintos aspectos de quistes óseos aneurismáticos alrededor de la rodilla. Fase intermedia, aspecto insuflante e imagen de fase de reparación.
La TC y la RM permiten valorar los tabiques internos y la existencia de niveles que son muy característicos de esta lesión.
La realización de una escintilografía no es recomendable ya que puede llevar a equívoco al observar únicamente captación en la periferia, lo que puede hacernos pensar que se trata de una lesión agresiva (realce periférico).
En los casos en que sea un proceso secundario tanto la TC como la RM nos permitiran detectar la lesión primaria, como ocurre en algunos casos en los que se observa una matriz condroide en su interior, lo que constituye un indicio para el diagnóstico.
El análisis microscópico del quiste muestra una lesión formada por cavidades hemáticas no tapizadas por células endoteliales, aunque existe una variante sólida de este quiste que muestra áreas carnosas de color grisáceo.
Debe establecerse el diagnóstico diferencial del quiste óseo aneurismático con el sarcoma osteogénico telangiectásico, el tumor de células gigantes, el condroblastoma y el tumor pardo del hiperparatiroidismo.
Desde el punto de vista pronóstico se trata de una lesión benigna pero con cierto potencial de recidiva; algunos autores afirman que recidiva localmente con más frecuencia en pacientes con fisis abiertas, aunque no existe evidencia que confirme que el tamaño de la lesión o la existencia de fisis abiertas estén relacionados con una mayor tasa de recidivas.
El tratamiento consiste en una resección amplia de la lesión a través de ventana ósea generosa, fresado de alta velocidad y tratamiento complementario a base de argón, crioterapia o fenol.
El relleno se realiza con injerto y con menor frecuencia se hace con cemento por la edad de los pacientes.
Hoy en día se obtienen buenos resultados con la escleroterapia con polidocanol (etoxisclerol®) 2mg/kg/día sin superar 400 mg (fármaco empleado en el tratamiento de venas varicosas y malformaciones vasculares) que tiene mejores resultados que el curetaje de la lesión (94 % éxito con polidocanol por 84% del curetaje).
Cuando presentan una localización para-articular o son lesiones muy destructivas pueden precisar de cirugía reconstructiva ósea o articular (injertos, distracciones fisarias…).
En aquellos casos de localización con difícil acceso o con la finalidad de controlar el sangrado durante la cirugía ante lesiones de gran tamaño, es posible y aconsejable embolizar la lesión.
La sinovitis vellonodular pigmentada (SNVP)
La SNVP se trata de una neoplasia benigna caracterizada por la proliferación de la sinovial asociada a depósitos de hemosiderina que se produce en articulaciones, bursas o vainas tendinosas. Esta afecta a la rodilla en más del 80% de los casos, siendo habitualmente limitada y unilateral.
Puede afectar tanto a varones como a mujeres, generalmente en edades entre la tercera y cuarta década de la vid y tiene dos formas de presentación la difusa y la local o nodular.
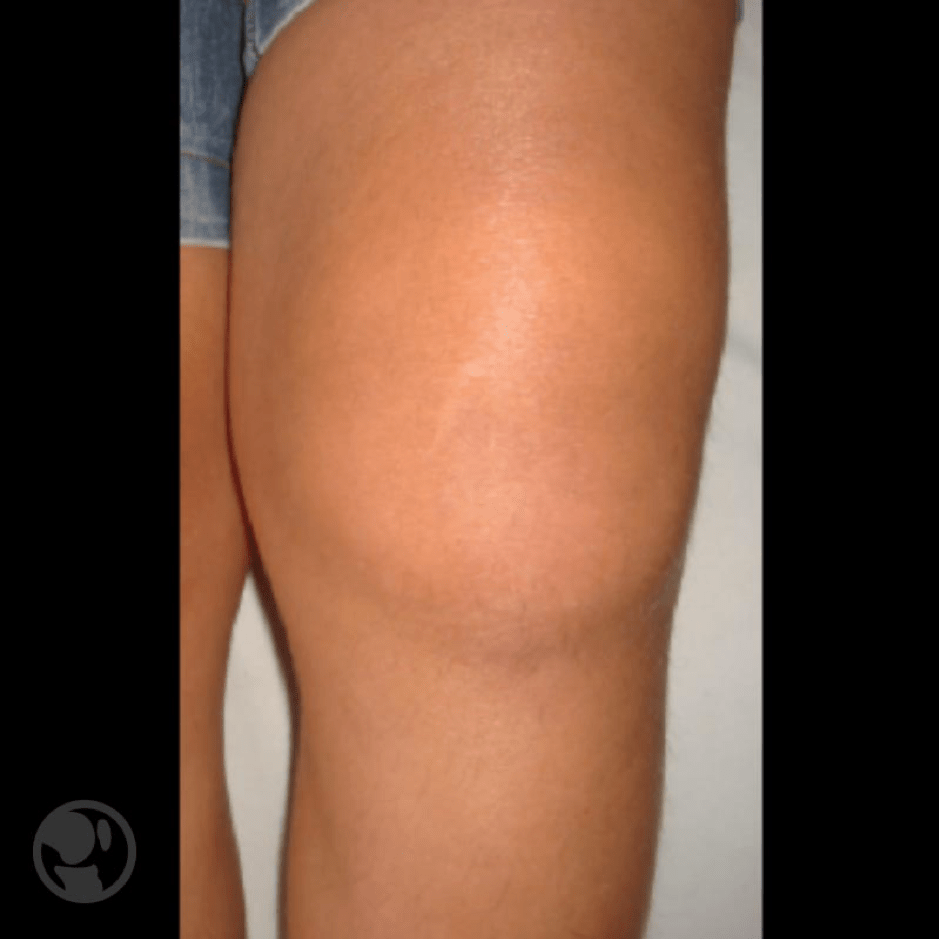
La lesión desencadena dolor, limitación de la movilidad, derrame y aumento de volumen de la rodilla. La exploración muestra una articulación globulosa y empastada. La inespecificidad de los síntomas hace que en ocasiones el diagnóstico sea tardío.
La radiología solo aporta información cuando afecta al tejido óseo ya que el tejido sinovial crea verdaderos quistes subcondrales ocupados por este tejido sinovial proliferativo.
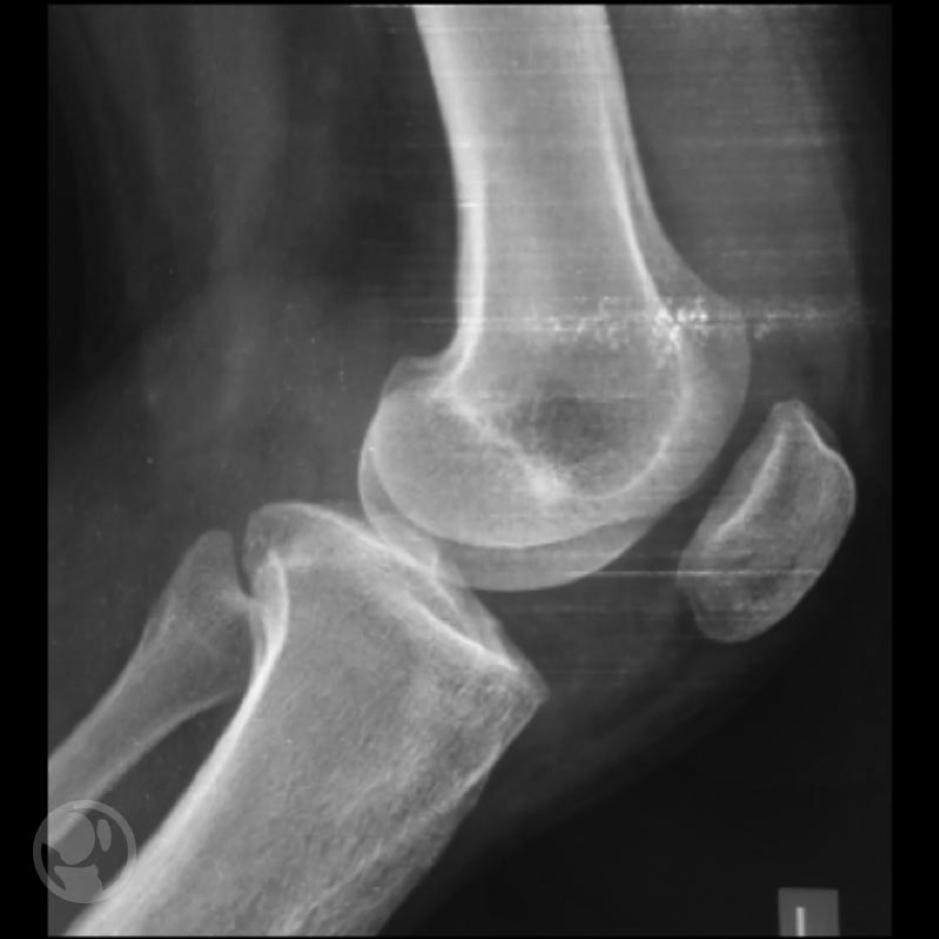
Imagen globulosa de rodilla afecta de una SNVP. La radiología no muestra lesiones en rodilla, aunque si existe un aumento de densidad de partes blandas indicativo del proceso proliferativo sinovial.
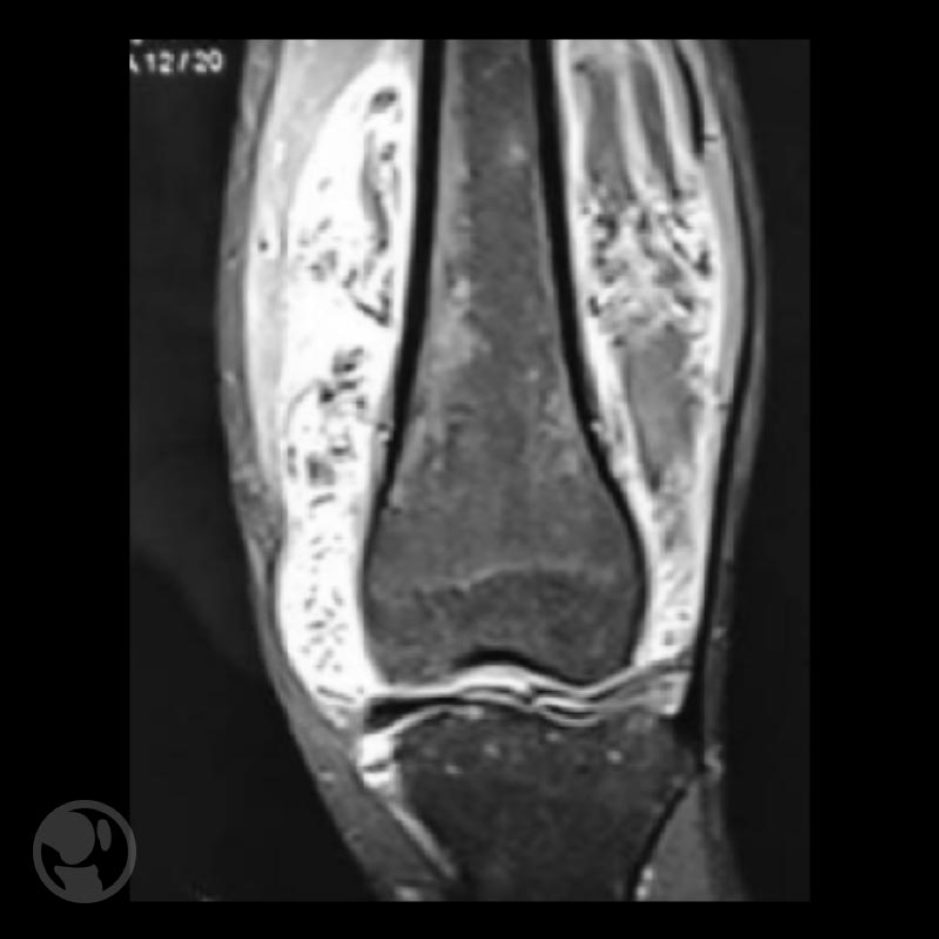
La RM permite detectar la SNVP (hipertrofia sinovial, masa de partes blandas y depósitos de hemosiderina) pero solo la anatomía patológica confirma el diagnóstico ya que revela células sinoviales con depósitos de hemosiderina, células reticuloendoteliales y células gigantes multinucleadas.
El análisis del líquido sinovial carece de interés, ya que es similar al encontrado en casos de hemofilia y tras traumatismos articulares, aunque si tiene un color parduzco bastante característico.
La exploración del flujo con el Doppler pone de manifiesto una intensa vascularización de la masa de partes blandas y de la cápsula articular. Este método de imagen puede ser de utilidad para la obtención de biopsias guiadas o para el seguimiento post-tratamiento.
La etiología sigue siendo la gran desconocida, aunque se le atribuye un origen inflamatorio o neoplásico benigno. El origen neoplásico se relaciona con el alto grado de crecimiento autónomo de estas.
Diagnósticos moleculares citogenéticos determinan que la patología genética es la responsable de la transformación maligna de la célula.
A pesar de haberse reportado trisomías 5 y 7 y detectarse la aneuploidía del ADN y casos de malignización, hay más evidencias que indican que se trata de una entidad inflamatoria crónica.
Debe establecerse el diagnóstico diferencial con una artritis reumatoidea y con cualquier proceso articular que pudiera haber provocado algún derrame sanguíneo (sinovitis hemosiderótica). Asimismo debe descartarse el hemangioma y la condromatosis sinovial.
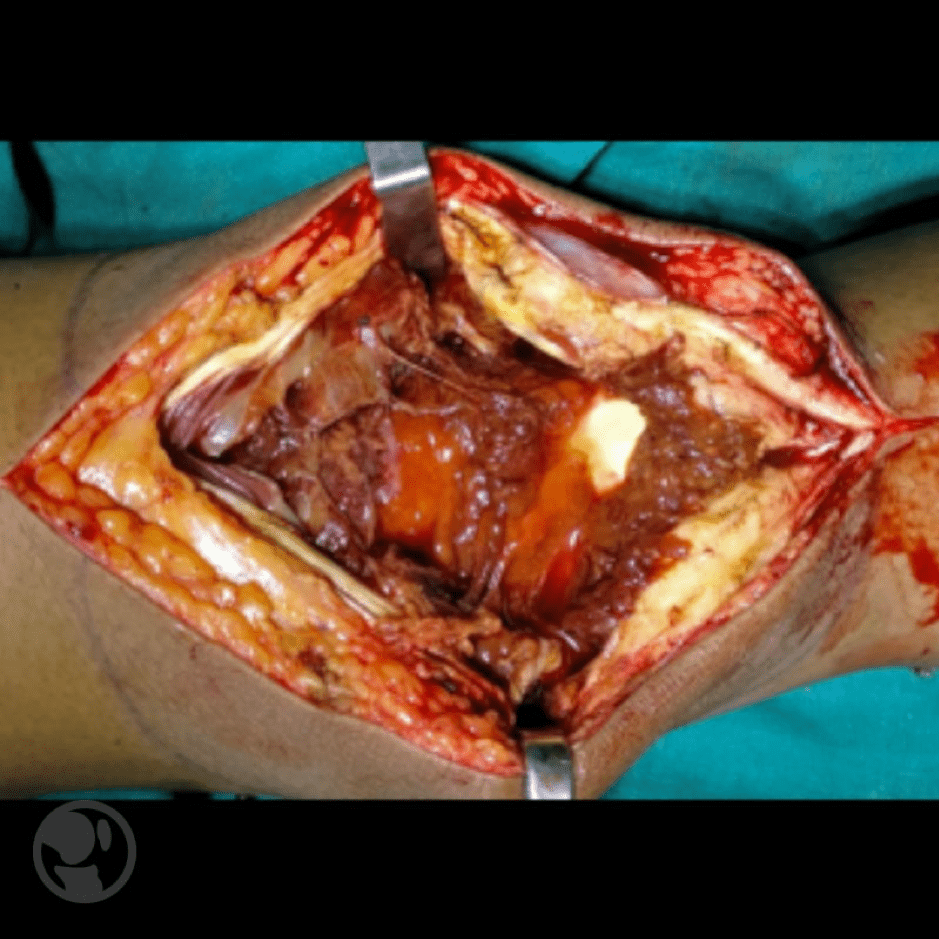
El tratamiento ideal es la resección de la lesión en las formas locales o nodulares (artroscópica ante lesiones poco voluminosas) y la resección completa de la masa, lo que implica una sinovectomia total, cosa extremadamente compleja y que puede obligar a efectuar un doble abordaje de la articulación, ya que el acceso a la parte posterior de la rodilla no es posible desde un abordaje anterior.
Se efectúa una RM de control a los 3 meses para evaluar lo eficaz del tratamiento y posteriormente a los 6 meses y al año. La recidiva local de la lesión se presenta en el 8-56% de los casos.
La radioterapia farmacológica (sinoviortesis) con “Ytrio 90” o con “ácido ósmico” es una alternativa terapéutica que se emplea para el tratamiento de la lesión residual o en casos de recidiva localizada.
No parece recomendable el empleo del Ytrio 90 en pacientes de menos de 40 años.
En sujetos sometidos a repetidas cirugías y de edad avanzada con importante deterioro articular puede plantearse una artroplastia total de rodilla como alternativa terapéutica.
La condromatosis sinovial
La condromatosis sinovial es una lesión benigna y auto-limitada que esta constituida por numerosos nódulos de cartílago hialino, en el tejido sinovial de la rodilla. Suele presentarse entre la tercera y quinta década de la vida, siendo su incidencia escasa.
Es más frecuente varones que en mujeres (2:1) y la rodilla es una de las localizaciones más habituales de este tipo de patología. Puede ser primaria o secundaria a alguna patología previa de la sinovial (generalmente de índole degenerativo) y se puede asociar a anomalías del cromosoma 6.
Hasta la fecha no se han detectado mutaciones IDH 1 e IDH 2, pero si se ha detectado en algunos casos un aumento del factor 2 de crecimiento fibroblástico “FGF-2” que se ha relacionado con la patogénesis de esta enfermedad.
Existe una posible relación de esta enfermedad con las mutaciones cromosómicas p21.3 y 12q13, pero generalmente, al margen de estas anomalías genéticas relacionadas con la enfermedad, ésta se desencadena por una metaplasia del tejido sinovial que forma lesiones pediculadas las cuales se liberan a la articulación y provocan la clínica.
Las tres etapas de esta enfermedad descritas por Milgram.
Primera fase; no existen cuerpos libres articulares.
Segunda fase; existe enfermedad sinovial y cuerpos libres.
Etapa final; solo existen cuerpos libres.
La clínica habitualmente es de características mecánicas ya que los cuerpos libres condicionan la función y la movilidad articular.
El diagnóstico se realiza a partir del estudio radiográfico que muestra numerosos cuerpos libres articulares y se complementa con la RM.
Ocasionalmente la RM o la TC puede mostrar destrucción cortical e invasión medular como patrón sugerente de malignización. Anatomopatológicamente se observan nódulos grisáceos en la superficie de la sinovial que pueden fusionarse y se suelen observar cuerpos libres en la articulación.
Estos nódulos son aglomerados de condrocitos en grupos y pueden tener más de un núcleo y cierto pleomorfismo. No suelen existir mitosis, ni necrosis salvo en casos de malignización que es infrecuente.
Habitualmente se suele practicar una artroscopia para cuantificar la magnitud de la lesión y se aprovecha para biopsiar la lesión. El tratamiento consiste en la sinovectomia lo más amplia posible, teniendo en cuenta que no es un procedimiento inocuo, asociada a la extracción de los cuerpos libres.
No existe evidencia de beneficio alguno con la sinoviortesis, ni de las infiltraciones de corticoides.
Aunque es extremadamente rara la malignización de esta enfermedad existen casos publicados, por lo que se aconseja un control evolutivo, al menos en los casos en que existe pleomorfismo o abundantes células con más de un núcleo.