No hay productos en el carrito.
Los injertos óseos vacularizados pueden ser una respuesta técnicamente más sencilla a un problema serio como puede ser la reconstrucción del antebrazo.
La mayoría de los injertos óseos segmentados pueden ser tratados con injertos óseos convencionales, sin embargo, frente a fracasos quirúrgicos previos, los injertos óseos vascularizados tienen un rol claro.
Dicho rol es la aceleración de la incorporación al lecho protector, aporta irrigación (defensa frente a infecciones) y capacidad hipertrófica.
En esta técnica se utiliza un Injerto vasucalarizado del radio distal para el tratamiento de defectos menores a 6 cm donde ha fracasado previamente injerto convencional (no vascularizado).
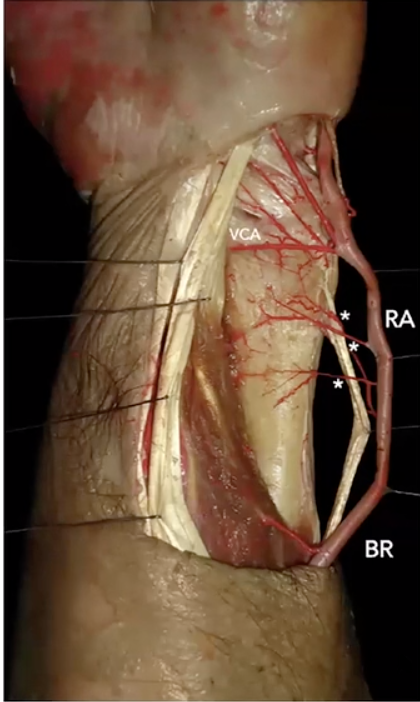
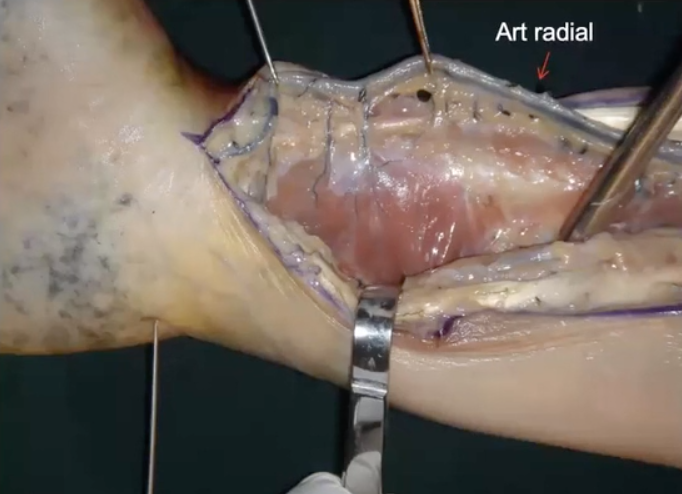
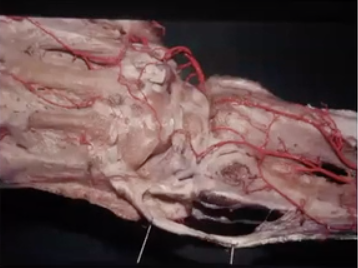
Básicamente el injerto vascularizado se basa en la irrigación perióstica del radio distal (ramas periósticas entre 3 – 5 en el sector metafisario lateral). Para el diseño de este colgajo no se debe incluir la arteria metafisaria volar, ya que es muy distal y cercana a la carilla articular.
En las imágenes más abajo compartidas podemos observar disecciones dónde se observa que estas ramas periósticas están en contacto con el músculo pronador cuadrado, el cual se debe reparar y proteger para su vez proteger estas ramas que le dan irrigación al radio distal.
En el examen físico se debe tener presente que si se utilizan los troncos principales, hay que corroborar que hay un arco palmar indemne.
También se debe evaluar que el vaso que se planea utilizar porque provee irrigación, no haya sido lesionado por el trauma inicial o cirugías anteriores (esto sería una contraindicación para realizar este tipo de técnicas).
Los pilares del estudio preoperatorio son la evaluación de la factibilidad de hacer un injerto vascularizado o no con el test de Allen, (en casos dudosos hacer una angiografía). Se debería hacer una tomografía para definir el patrón óseo y evaluar calidad del hueso y también descartar el contexto infeccioso.
¿Cuándo está indicado un injerto óseo vascularizado?
 En situaciones biológicamente desfavorables tales como infecciones, defectos de cobertura asociado o tejido muscular o cutáneo o defectos óseos segmentarios óseos.
En situaciones biológicamente desfavorables tales como infecciones, defectos de cobertura asociado o tejido muscular o cutáneo o defectos óseos segmentarios óseos.
Llegado el momento de confirmar que vasos son viables utilizaremos el Test de Allen para evaluar los troncos principales. En casos con múltiples cirugía previas también se recomienda hacer un eco doppler.
Se recomienda hacer la angiotomografía para evaluar la permeabilidad del arco palmar en casos de traumas severos o múltiples cirugías cuando la clínica no te ayuda.
Reconstrucción compleja de antebrazo y codo. Colgajos vascularizados.
’’Las regiones del codo y antebrazo son áreas de motivo de consulta frecuente para el Cirujano de la mano y el Traumatólogo, tanto en situaciones en las que una cicatriz limita la movilidad del miembro superior, o cuando un defecto de cobertura supone la exposición de elementos nobles. Los procedimientos a estudiar para la cobertura de defectos de tejidos blandos en este curso son los colgajos vascularizados.’’
Otros usos del Injerto óseo vascularizado
El injerto óseo vascularizado también se puede utilizar para el tratamiento de la pseudoartrosis recalcitrante del húmero distal.
Los resultados del artículo que encontrarás en el Skill publicitado más arriba «Reconstrucción compleja de antebrazo y codo. Colgajos vascularizados« concluyen que de un grupo de 15 pacientes con pseudoartrosis recalcitrante del húmero distal, en el cual 3 de ellos con fracasos quirúrgicos previos con injerto convencional, todos consolidaron al final del tratamiento con injerto vascularizado.
Conoce al autor Dr. Ezequiel Zaidenberg
 El Dr. Ezequiel Zaidenberg cirujano de mano y microcirugía del Hospital Italiano en Buenos aires.
El Dr. Ezequiel Zaidenberg cirujano de mano y microcirugía del Hospital Italiano en Buenos aires.
Su principal interés es lacirugía reconstructiva y el manejo de injertos óseos vascularizados. Además de la cirugía de los nervios del miembro superior.