No hay productos en el carrito.
Awerizados • Dolor Anterior de Rodilla
Confina2.0 • 05 Minutos de lectura
Múltiples pueden ser las causas de esta afección y pueden presentarse por separado o conjuntamente en el mismo paciente.
Epidemiología y fisiopatología
El dolor anterior de rodilla es una de las causas más frecuentes de consulta médica ambulatoria en nuestra práctica clínica. Aunque puede afectar a todas las edades, existe un pico de incidencia en pacientes adolescentes y adultos jóvenes.
Es más frecuente en mujeres, considerándose una incidencia dos veces mayor que en los hombres. En pacientes jóvenes se ha observado relación con actividades físicas y deportivas, y en adultos se relaciona frecuentemente con actividades laborales que requieren escaleras o posturas de flexión forzada de las rodillas. En nuestro medio, es frecuente también la relación con las viviendas con escaleras.
El dolor femoropatelar suele ser multifactorial. Alteraciones como el mal alineamiento y malrotación de las extremidades inferiores, desequilibrios musculares o ligamentarios, juegan un importante papel en el desarrollo del dolor.
Clínica
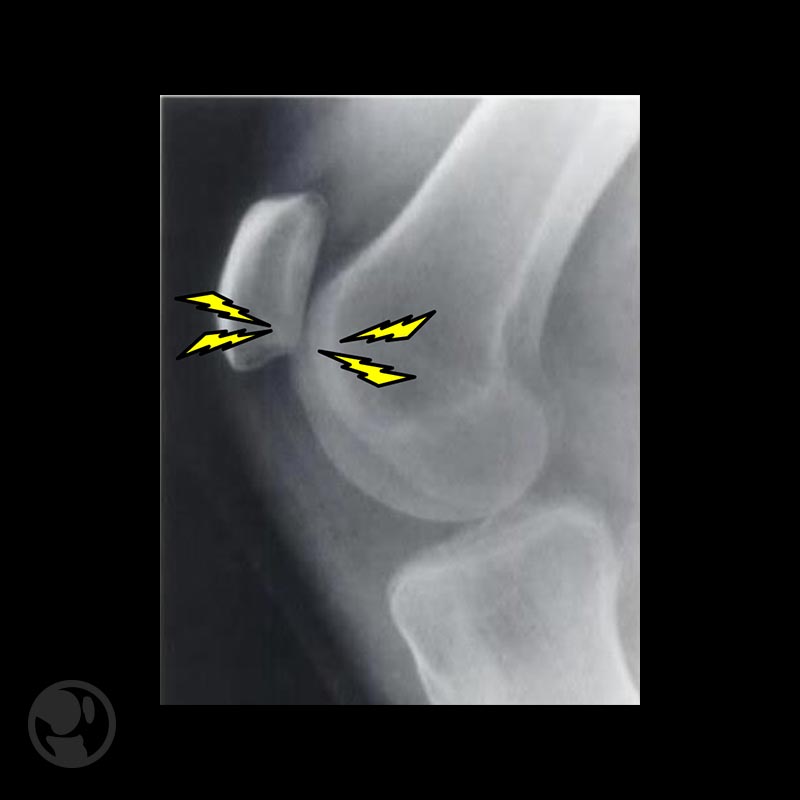
La clínica en el síndrome rotuliano, también llamado dolor femoropatelar, cursa con dolor en la cara anterior de la rodilla en situaciones donde existe mayor roce entre la rótula y el surco troclear, como al subir y/o bajar escaleras, cuclillas o permanecer sentado con las rodillas flexionadas. Se producen fallos articulares, chasquidos, claudicación o pseudobloqueos, siendo fundamental diferenciarlos de la lesión meniscal.
A la exploración se aprecia el signo del cepillo, dolor agudo por contracción cuádriceps en extensión con placaje de la rótula (Signo de Zöhlen) y en ocasiones puede aparecer derrame articular.
Malalineación y malrotación
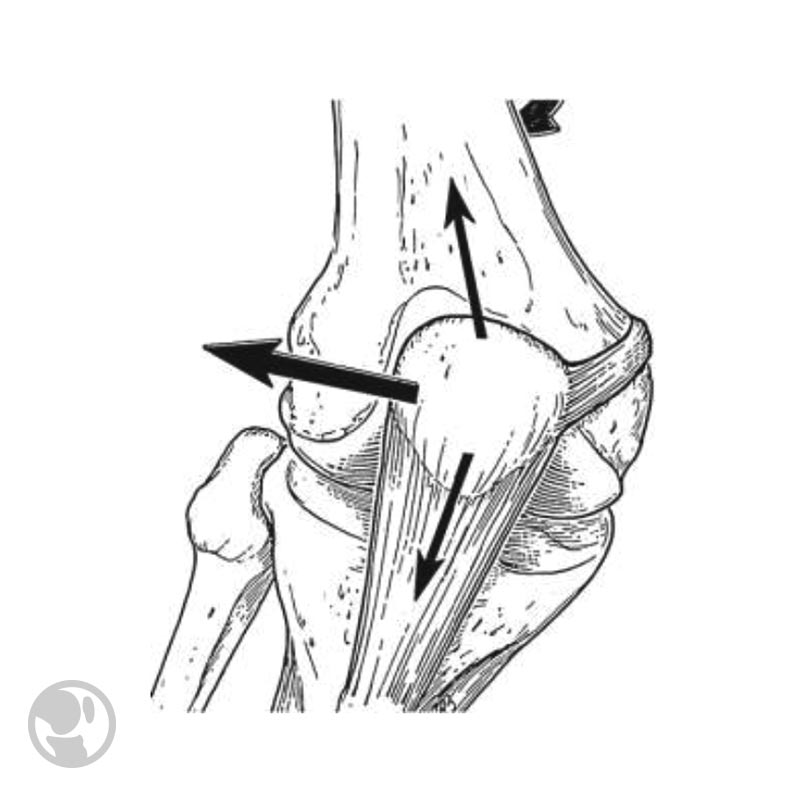
El movimiento rotuliano viene determinado por el equilibrio de fuerzas entre el vector cuadricipital y el vector rotuliano, creando una resultante que tiende a desplazar la rótula a lateral.
El ángulo Q es la constante que mide este equilibrio. En determinadas alteraciones de alineamiento y rotación de los miembros inferiores, existe un aumento de este ángulo Q y, por tanto, un aumento de las fuerzas que desplazan la rótula a lateral, provocando un aumento de presión en la faceta lateral de la rótula en su contacto con el surco troclear.
Para su diagnóstico es fundamental la realización de TeleRx de miembros inferiores en carga con pies al frente. Asimismo, la realización de un TAC nos informará de las medidas de la TAGT (expresión del ángulo Q) y de los valores rotacionales del miembro, como la anteversión femoral y la torsión tibial externa.
Es importante realizar la inspección y la medición del ángulo Q con los pies al frente, ya que la rotación femorotibial en el interior de la rodilla puede aumentar el ángulo Q en el caso de realizar las mediciones con el pie en rotación externa.
Alteraciones más frecuentes que aumentan el ángulo Q
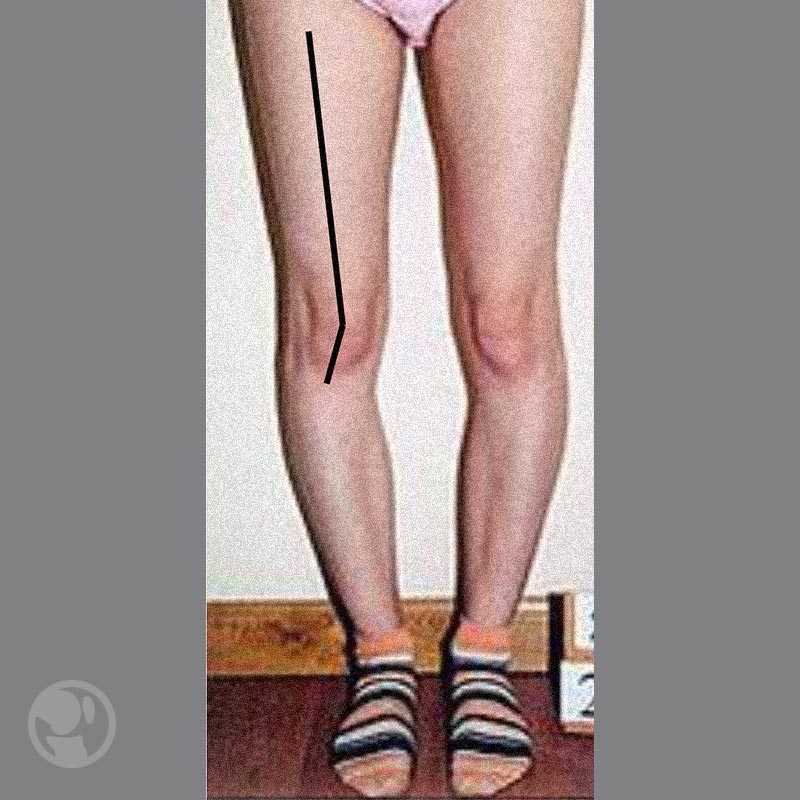
Las alteraciones más frecuentes que aumentan el ángulo Q son el genu valgo, la anteversión femoral persistente y la rotación tibial externa (rótulas estrábicas), el varo tibial y la desaxación distal (lateralización de la TTA), que puedes ver a continuación en las imágenes.
Descubre los secretos de la Tendinopatía Rotuliana: tratamiento artroscópico-ecográfico
“Cuando tratas la tendinopatía proximal del tendón rotuliano a través de artroscopia, no puedes diferenciar bien qué parte del tejido tiene neovascularización. La neovascularización es el mecanismo patológico de respuesta del tendón a la sobrecarga, por lo tanto, tú has de eliminar este mecanismo y la manera de saber dónde existe la neovascularización es con la ecografía con dopler.”
Síndrome de compresión lateral de la rótula (SCLR) o síndrome de hipertensión rotuliana externa.
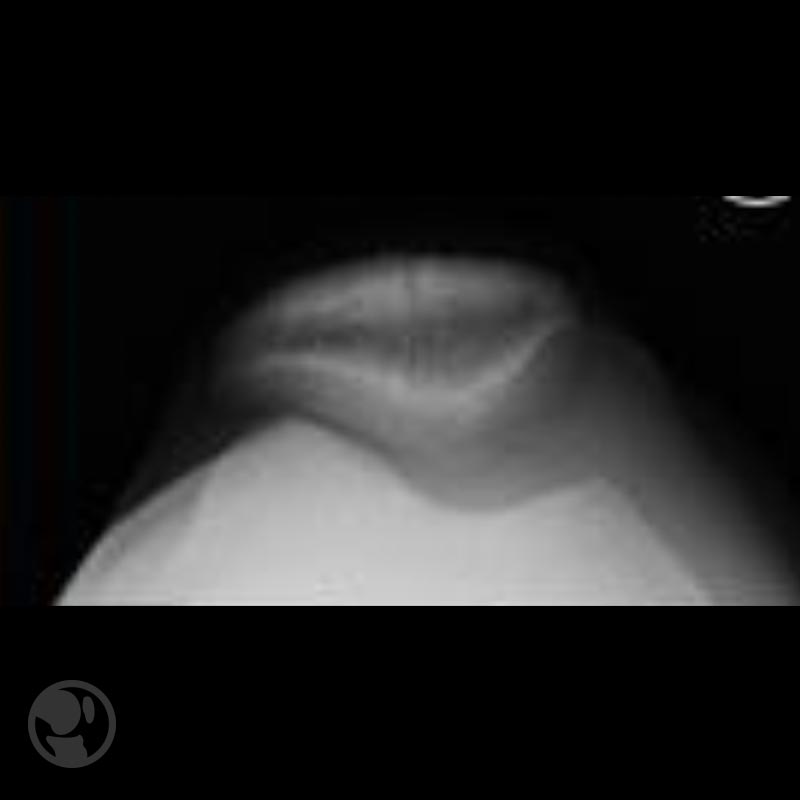
En el síndrome de compresión lateral de la rótula (SCLR) o síndrome de hipertensión rotuliana externa (SHRE) no existe luxación, la rótula es congruente con el fémur y, por tanto, ocupa su sitio. El alerón externo está retraído (hay dominancia de alerón externo) y tracciona la rótula, de forma que toda la carga recae sobre la faceta externa, que recibirá un exceso de presión.
Esta alteración puede aparecer de forma aislada o combinada con otras alteraciones como el genu valgo. Su diagnóstico precisa de la realización de Rx axiales o TAC, donde se apreciará un aumento de la báscula rotuliana y una exploración clínica donde se aprecia una dificultad para el volteo rotuliano o para el desplazamiento medial de la rótula, como se muestra en las siguientes figuras.
Variaciones en la altura rotuliana
Las zonas de contacto entre las superficies articulares del fémur y la rótula varían en función del grado de flexión. Al principio, el contacto se produce entre el polo inferior de la rótula y la tróclea. Al aumentar la flexión a 45 grados, el área de contacto se mueve hacia la parte central de la rótula. A 90 grados de flexión, sólo la región superior (top) de la rótula está en contacto con el aspecto distal del surco troclear. A aproximadamente 120-135 grados de flexión, sólo las partes más mediales y laterales de la rótula entran en contacto con los cóndilos femorales laterales y mediales.
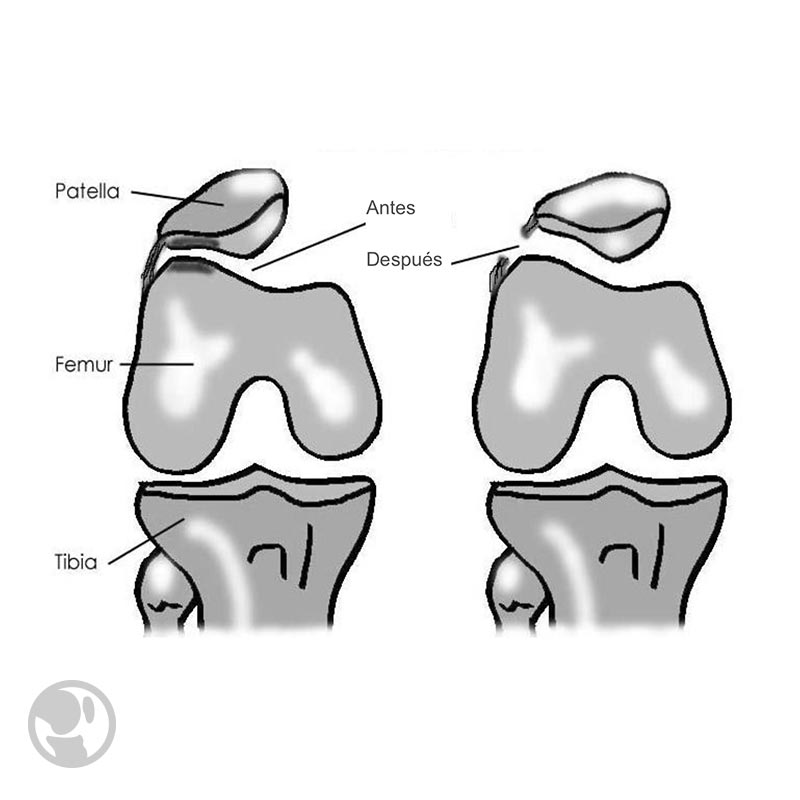
Las alteraciones en la altura rotuliana producen una variación en las zonas de contacto de forma que en los casos de rótula baja, las zonas de contacto se desplazan hacia el polo superior de la rótula. Por contra, la rótula alta desplaza la zona de contacto hacia el polo inferior. Estos desplazamientos conllevan una sobrecarga de presión en dichas zonas que puede producir dolor.
El diagnóstico precisa la realización de Rx laterales de rótula y la medición del Índice de Caton o de Blackburne-Peel.
Condromalacia rotuliana
La condromalacia rotuliana se define como daño a nivel del cartílago rotuliano. La aparición de lesión condral suele ser secundaria a la existencia de traumatismos, displasias u otras alteraciones funcionales de la articulación femoropatelar, aunque también existen formas primarias.
La forma primaria suele ser frecuente en personas mayores de 70 años como consecuencia del desgaste natural. En personas más jóvenes puede deberse también a alteraciones biológicas del propio cartílago (el femenino es más débil).
Clasificación
Se puede clasificar por los Grados de FICAT (anatomía patológica) existiendo 4 grados.
- Grado I: Reblandecimiento del cartílago sin fisuraciones ni úlceras (condromalacia cerrada).
- Grado II: Fisuración-fibrilación (condromalacia abierta). A su vez, en el grado II podemos distinguir dos grupos, IIA; interesa a la superficie del cartílago y IIB; interesa a la profundidad del cartílago.
- Grado III: Úlcera y exposición ósea.
- Grado IV: Condroesclerosis (aspecto amarillento y duro). No apto para absorber presiones. El cartílago se deseca, no tiene buena nutrición y se queda amarillo.
Otros factores etiológicos
Dentro de los factores etiológicos podemos nombrar también la mala alineación dinámica o funcional, consistente en la aparición de un valgo funcional secundario a una rotación interna femoral o tibial, o de ambos, debido a debilidad de los músculos abductores de cadera y/o pronación del pie.
El acortamiento de isquiotibiales se ha descrito como factor predisponente para el dolor anterior de rodilla, al obligar a la rodilla a trabajar en flexión (postura en la que hay más presión femoropatelar). Además, los factores psicológicos en ocasiones se han asociado a pacientes con síndrome femoropatelar con algún tipo de etiopatogenia psicológica del dolor (ansiedad, depresión, etc.). Estos factores psicológicos actúan como moduladores en la percepción del dolor, no son causa del mismo.