No hay productos en el carrito.
6
minutos de lectura
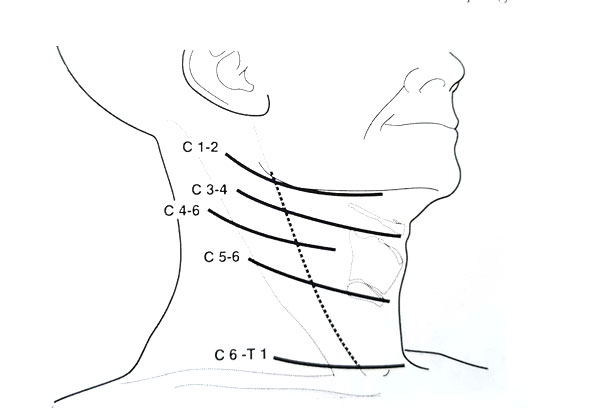
Tratamiento conservador
El tratamiento conservador se emplea en pacientes con evidencias radiológicas de enfermedad degenerativa, con dolor y/o sin síntomas ni signos de mielopatía. La inmovilización con collarín cervical está discutida en cuanto a su utilidad, ya que el uso prolongado del mismo contribuye a la atrofia muscular de la zona, facilitando la inestabilidad del segmento cervical, un factor importante para la evolución del proceso degenerativo discal. Por tanto, se recomienda su uso de forma esporádica, no más de 72 horas y no de manera continua durante 24 horas.
Las opciones de tratamiento primario incluyen ejercicio, yoga, terapias cognitivo-conductuales, acupuntura, biofeedback, relajación progresiva, masajes, terapia manual, rehabilitación interdisciplinaria y AINEs, paracetamol y antidepresivos tricíclicos a bajas dosis. Para los pacientes con dolor espinal con radiculopatía, se puede considerar ejercicio, manipulación espinal o AINEs. El uso de otras intervenciones requiere extrapolación de la evidencia con respecto a la efectividad para el dolor espinal no radicular.
Hay que tener presente que las benzodiazepinas, la inyección de toxina botulínica, los corticoesteroides sistémicos, el collarín cervical, la estimulación eléctrica muscular, la diatermia de onda corta, la estimulación nerviosa eléctrica transcutánea y la tracción están en controversia en cuanto a su uso.
Tratamiento quirúrgico
El tratamiento quirúrgico se reserva para cuando el tratamiento conservador es insuficiente. Habitualmente, es posible controlar la clínica con tratamiento conservador durante un periodo de 2-3 años; a partir de ahí suele ser preciso el tratamiento quirúrgico, que plantea diversas preguntas:
- ¿Cuál es el momento de la indicación quirúrgica?
- ¿Cuál es la vía de acceso preferible: anterior o posterior?
- Si es anterior, ¿accedemos por la derecha o por la izquierda? ¿Transversal o longitudinal? ¿Injerto óseo, sustitutos PEEK, prótesis discal, corpectomía? ¿Placa o híbrido?
- Si es posterior, ¿laminoplastia o laminectomía? ¿Tornillos en masas laterales o acceso doble?
Recomendaciones de intervención
- Pacientes con síntomas incipientes que sufren empeoramiento en sus síntomas y signos, con pérdida de las actividades básicas de la vida diaria, deben ser intervenidos para evitar el declive y progresión de la enfermedad. Debe considerarse la intervención tras 6 meses de radiculopatía que no cede.
- Pacientes con síntomas moderados y graves, con mielomalacia y estenosis radiológicamente grave deben ser intervenidos para mejorar su diagnóstico. El objetivo de la intervención consiste en la descompresión medular, la recuperación de la altura discal y la alineación cervical.
- La gran mayoría de la radiculopatía y mielopatía en la columna vertebral cervical se produce como resultado de la espondilosis y la enfermedad degenerativa del disco. Durante años, la discectomía y fusión cervical anterior (ACDF) ha sido el tratamiento estándar para la enfermedad cervical sintomática.
El procedimiento ACDF es un método confiable para lograr una descompresión neural amplia, estabilización espinal y excelentes resultados clínicos, siendo en la actualidad el Gold estándar de la cirugía cervical. Desafortunadamente, la eliminación del movimiento mediante la fusión puede aumentar el estrés en los espacios discales adyacentes, contribuyendo así a la patología del segmento adyacente (DNA).
Teóricamente, el movimiento continuo en el espacio discal puede disminuir el estrés en niveles adyacentes, en comparación con una fusión, y en consecuencia reducir la degeneración iatrogénica del segmento adyacente.
Durante la última década, la artroplastia de disco cervical (CDA) se ha convertido en un tratamiento quirúrgico cada vez más utilizado para radiculopatía cervical y mielopatía retrodiscal. La CDA fue desarrollada para preservar la biomecánica de la columna cervical subaxial y el movimiento segmentario natural sin fusión. La esperanza era evitar las complicaciones de la pseudoartrosis y la patología acelerada del segmento adyacente asociada con ACDF.
¿Quieres saber más sobre las «Fracturas vertebrales tóraco-lumbares»?
Pulsa la foto para acceder
“Las fracturas toraco-lumbares son fracturas tremendamente frecuentes en nuestro medio. Es importante saber identificarlas y tratarlas, de lo contrario pueden haber muchas secuelas. Es por eso que, tanto por su frecuencia como por su potencial gravedad, cualquier especialista debe tener las nociones mínimas de cómo identificarlas y tratarlas.”
Técnica quirúrgica de la ACDF
Cuando realizamos la técnica quirúrgica de la ACDF, la colocación del paciente en decúbito supino en posición de anti-Trendelenburg es uno de los detalles que pueden pasar por alto. Al mantener la cabeza más elevada, se drenan las venas yugulares y el riesgo de sangrado durante el acceso es menor.
Es imprescindible realizar una sujeción del paciente para evitar que se resbale, así como una tracción de los hombros para permitir el control lateral con RX. La hiperextensión del cuello no está indicada en los casos de estenosis severa, al igual que la tracción cervical, pues puede comprometer aún más la compresión en los casos de mielopatía cervical.
Respecto a la incisión, puede realizarse longitudinal para ECM o transversa. La transversa, al seguir los pliegues del cuello, es más estética y estaría indicada en intervenciones sobre espacio único. Presenta más probabilidad de lesión de los paquetes yugulares y menos maniobrabilidad en espacios múltiples y reintervenciones. La longitudinal de Smith-Robinson se recomienda en espacios múltiples, presentando más facilidades para una reintervención donde haya que subir o bajar un nivel respecto a la intervención previa.
Incisión
Una vez que hemos realizado la disección, la colocación de los separadores de partes blandas y el distractor corporal de Caspar, se procede al vaciamiento discal.
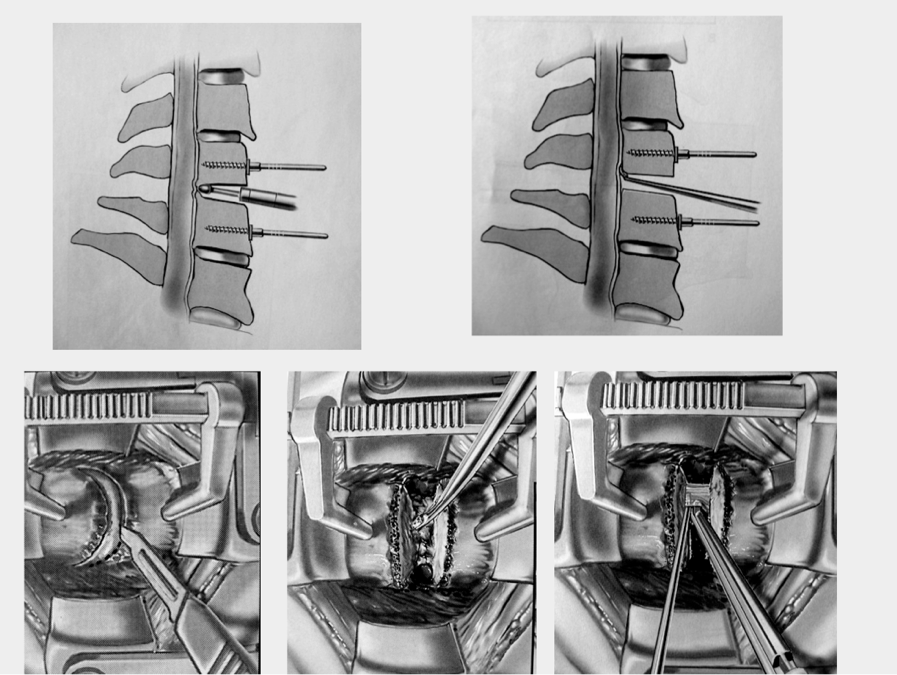
Vaciamiento discal
En la actualidad, el uso de injerto autólogo está en desuso salvo para las corpectomías por riesgo de reabsorción del mismo y deformidad en cifosis residual. Ahora se utilizan cajas de PoliEterEterKetona (PEEK), Titanio, Tantalio.
La caja stand-alone de autobloqueo se ha aplicado clínicamente en el tratamiento de la enfermedad degenerativa del disco cervical y está aceptado su uso en 1 o 2 niveles máximo. En la actualidad, existen cajas que presentan tornillos de sujeción o placa incorporada, disminuyendo el porcentaje de migración y de pseudoartrosis.
Las cajas deben tener una huella lo más amplia y profunda posible para evitar el hundimiento en la zona central del platillo vertebral, situación conocida como subsidencia. Habitualmente, las cajas de PEEK están rellenas de sustituto óseo o de injerto óseo y tienen marcadores radiológicos, pues en radiografía simple son radiotransparentes.
Descubre Spine 101 • Cirugía de columna
Pulsa la foto para acceder
Reconocidos especialistas en la cirugía de columna cubren el tratamiento de una patología desafiante por naturaleza. Con vídeos, ilustraciones, imágenes anatómicas y clínicas, ilustraciones y vídeos testimonios de nuestros instructores, Spine 101 curso de traumatología online, te acompañará a dominar las bases de la patología básica de columna y el tratamiento de las lesiones más frecuentes.
mielopatía degenerativa tratamiento
Alternativas a la técnica ACDF
La prótesis discal cervical es una alternativa para el tratamiento a la ACDF, preferiblemente en paciente joven y con espacio único. También tiene utilidad en montajes híbridos (HS), con caja en el espacio discal inferior y prótesis en el superior. De esta forma, se disminuye el riesgo de degeneración de nivel adyacente. HS incorpora ACDF y artroplastia artificial. Esta técnica reduce las posibles complicaciones de la ADR multinivel, al tiempo que preserva el movimiento cervical y evita en gran medida los inconvenientes de la fusión multinivel.
Aunque los protocolos de indicación quirúrgica de la North American Spine Society (NASS) y la Sociedad Internacional para el Avance de la Cirugía de Columna Vertebral (ISASS) no aprueban la ADR adyacente a la fusión preexistente en los EE.UU., varios estudios han demostrado que HS actualmente tiene un mayor efecto terapéutico que ACDF.
Sin embargo, se dispone de información mínima que compara la eficacia y la seguridad entre HS y ACDF para el tratamiento de la enfermedad de disco cervical multinivel y el efecto del procedimiento de combinación en segmentos adyacentes. La superioridad de HS no está suficientemente demostrada por los pocos estudios de pequeñas muestras realizados hasta la fecha.
En casos de radiculopatía y mielopatía mediante una descompresión generosa de los elementos neurales y la restauración de la altura intradiscal, tanto la ACDF como la CDA tienen éxito en el tratamiento de la radiculopatía y la mielopatía. A diferencia de la fusión, la artroplastia de disco conserva el movimiento en los niveles de índice y parece tener menos efectos nocivos en los niveles de disco adyacentes. Aunque la CDA no previene la patología del segmento adyacente, parece disminuirla en comparación con ACDF, tal vez mediante la preservación de la biomecánica cervical. mielopatía tratamiento
La discectomía cervical con artrodesis o bien con prótesis artificial es un procedimiento quirúrgico simple y seguro con muy pocas complicaciones. La disfagia es la complicación más frecuente, inherente al procedimiento, y en la mayoría de los casos puede ser resuelta sin ningún tratamiento. Ni la edad ni el género son un factor de riesgo; ninguno de ellos predetermina la presencia de complicaciones futuras.
A veces, la patología estenótica se encuentra en una posición retrocorporal vertebral con una compresión del cordón medular que no es posible acceder a través de la ACDF, como ocurre en la osificación del ligamento longitudinal posterior. En estos casos o cuando la patología es multinivel está indicada la corpectomía.
La corpectomía se realiza accediendo primero al disco superior, gesto que dejará ver la profundidad del cuerpo. A continuación, podemos realizar la corpectomía con micromotor o gubia, llegando a la pared posterior, donde se realiza un acceso a la zona media. No olvidar mantener el borde lateral de seguridad marcado por las apófisis unciforme. Después, se puede implantar un injerto de cresta ilíaca tallado, mallas de acero rellenas de injerto, T-Corp, cajas PEEK. Es recomendable asociar una placa de bajo perfil.





