No hay productos en el carrito.
Introducción a la Enfermedad de Sever: Un Vistazo Histórico
Antes de adentrarnos en los detalles, es importante conocer los orígenes de la enfermedad de Sever, también conocida como apofisitis calcánea. Identificada inicialmente por Haglund en 1907, esta afección se presentó como una forma de talalgia o dolor crónico en el talón experimentado por niños. La enfermedad de Sever se distingue por ser una inflamación dolorosa de la apófisis del calcáneo, típicamente afectando a niños entre los 8 y los 12 años de edad.
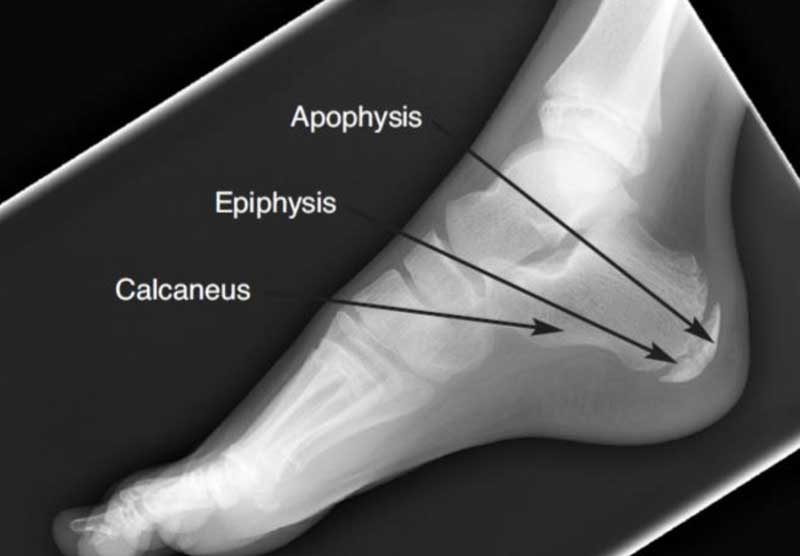
Apófisis del calcáneo. Scharfbillig RW, Jones S, Scutter SD. Sever´s disease: what does the literature really tell us? J Am Podiatr Med Assoc. 2008;98(3):212-23.
Desentrañando la Enfermedad de Sever: Orígenes y Etiología
Contrariamente a lo que comúnmente se piensa, el desarrollo del calcáneo no se limita a un único núcleo de osificación primario. Similar a lo observado en el quinto metatarsiano, el calcáneo se forma a partir de un núcleo de osificación primario y una apófisis posterior. Esta última emerge alrededor de los 7 a 9 años de edad, compuesta principalmente por fibrocartílago, y finaliza su fusión con el cuerpo principal del calcáneo entre los 15 y 17 años en los niños, y alrededor de los 13 años en las niñas.
La enfermedad de Sever se manifiesta en un rango de incidencia que oscila entre el 2% y el 16% de las lesiones musculoesqueléticas en niños. Puede presentarse tanto de manera unilateral como bilateral, con estudios reportando una distribución casi equitativa entre casos unilaterales y bilaterales, cerca del 50% para cada grupo.
Desde el punto de vista etiopatogénico, la teoría predominante apunta a microtraumatismos repetitivos ocasionados por la tracción a la que está sometida la apófisis del calcáneo. Esta tracción, ejercida por la unión proximal con el tendón de Aquiles y la unión plantar distal con la fascia plantar, se intensifica con actividades de impacto como correr o saltar. Este estrés constante puede provocar polifragmentación y microfracturas en el cartílago, a menudo identificables mediante radiografía, desencadenando un proceso inflamatorio.
Una teoría más reciente sugiere que la formación de fragmentos óseos puede deberse a microtraumatismos repetidos causados por las fuerzas de reacción del suelo durante el contacto del talón en la fase de apoyo de la marcha. Este efecto se acentúa con la realización de deportes de impacto. Por ejemplo, un estudio de Becerro de Bengoa Vallejo R y colaboradores en 2011 demostró significativamente que los pacientes con enfermedad de Sever y afección unilateral presentaban un incremento en el pico de presiones y en el porcentaje de peso soportado por el miembro afectado en comparación con el miembro no afectado, y también al comparar el pie afectado con el de un sujeto control sano.
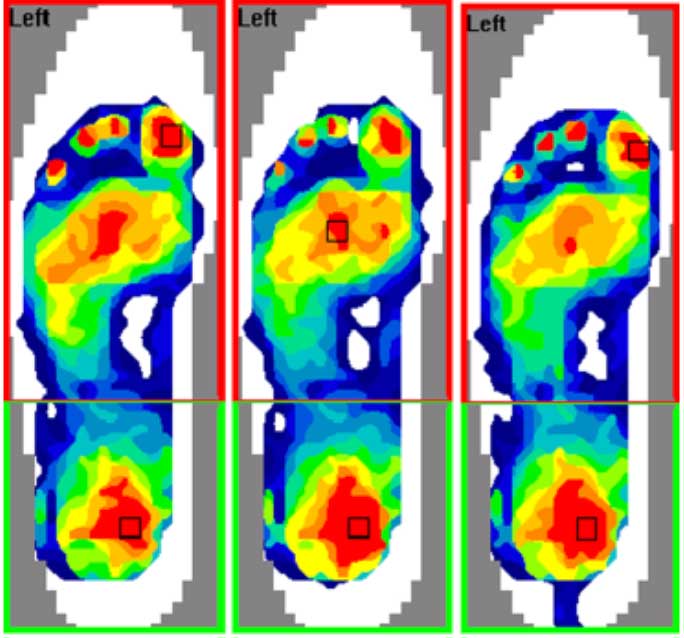
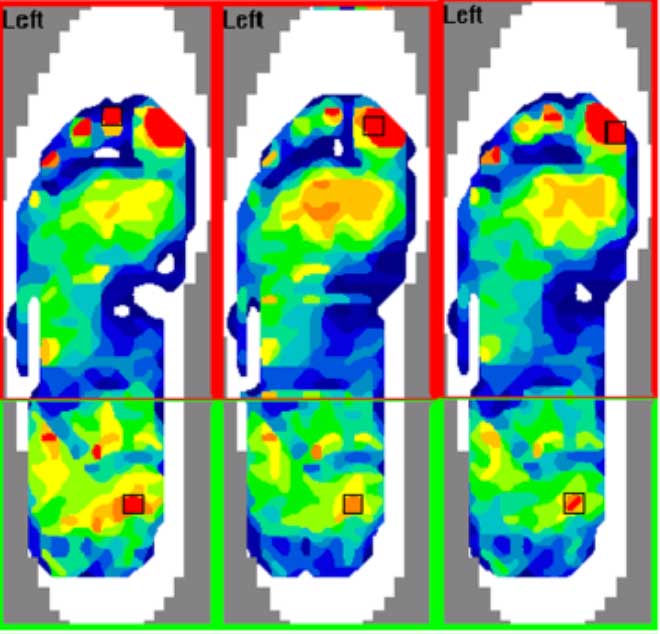
Pico de presión máximo durante la carrera (3 pasos) sin la ortesis con cazoleta (fila de arriba) y con la ortesis con cazoleta (fila de abajo) de un niño. Se observa la zona rodado en un cuadrado el área de presión máxima bajo el antepié y retropié en cada imagen. El color rojo representa la zona de presión más alta (> 1385 mmHg). Perhamre S, Lundin F, Klässbo M, Norlin R. A heel cup improves the function of the heel pad in Sever´s injury: effects on heel pad thickness, peak pressure and pain. Scand J Med Sci Sports. 2012;22(4):516-22.
Conoce nuestro Skill «Pie plano infantil»
“El pie plano infantil» es uno de los motivos más frecuentes de consulta en traumatología y ortopedia infantil, por eso es importante conocerlo y manejarlo. La mayoría de las consultas suelen ser o bien por una preocupación de los padres, o bien por que han sido referidos por el pediatra en la revisión de los 4 añitos. Algunos de los factores involucrados en este diagnóstico temprano suelen ser calzado mal gastado, deformidad en el pie o incluso alguna dificultad al caminar.
Diagnóstico de la Enfermedad de Sever
El diagnóstico de la enfermedad de Sever generalmente se asocia con niños activos en deportes, quienes reportan dolor en uno o ambos talones durante actividades como correr o caminar. Este dolor se localiza específicamente en la parte posterior del talón, cerca de donde el tendón de Aquiles se inserta en el calcáneo.
Además de la actividad deportiva, se han identificado otros factores potenciales relacionados con la enfermedad, como el sobrepeso, el uso de calzado inapropiado y la mala alineación del pie. Aunque estos elementos han sido mencionados en estudios, no existe una evidencia concluyente que los vincule directamente con la aparición del síndrome de Sever. Tradicionalmente, se ha observado que esta afección se asocia con una reducción en la flexión dorsal del tobillo y con la práctica de deportes de alto impacto, como el fútbol o el baloncesto. En términos de la morfología del pie, la literatura tiende a asociar más comúnmente la enfermedad con la presencia de pie plano.
Sin embargo, es importante notar que estos factores de riesgo no han sido definitivamente confirmados como causantes directos de la enfermedad de Sever. La relación entre estos elementos y el desarrollo de la enfermedad sigue siendo un área de investigación activa, enfatizando la necesidad de un diagnóstico cuidadoso y considerado que evalúe la variedad de síntomas y factores potenciales en cada caso individual.
`El diagnóstico es fundamentalmente clínico, mostrando el niño a la exploración dolor si se lleva a cabo una compresión medial-lateral o pinzamiento de la región posterior del calcáneo«
«Oscar Madruga.»
El diagnóstico es fundamentalmente clínico, mostrando el niño a la exploración dolor si se lleva a cabo una compresión medial-lateral o pinzamiento de la región posterior del calcáneo. Normalmente va a referir que cuando lleva a cabo actividad física de impacto el dolor aumenta y tras la finalización de este disminuye. Si pedimos al niño que se ponga de puntillas puede referir molestias, aunque hay niños que refieren alivio si camina de puntillas.
Vídeo. Test de compresión latero-medial del calcáneo o calcaneal squeeze test.
Aware suscripción El diagnóstico diferencial se debe realizar con contusiones o edemas óseos, fracturas del calcáneo, coalición tarsal, procesos inflamatorios tendinosos, Os trigonum, osteomielitis hematógena, enfermedades reumatológicas como la artritis reumatoidea infantil, procesos tumorales benignos o malignos óseos o cartilaginosos y neuropatías.
El diagnóstico diferencial se debe realizar con contusiones o edemas óseos, fracturas del calcáneo, coalición tarsal, procesos inflamatorios tendinosos, Os trigonum, osteomielitis hematógena, enfermedades reumatológicas como la artritis reumatoidea infantil, procesos tumorales benignos o malignos óseos o cartilaginosos y neuropatías.
Para ello es necesario llevar a cabo una buena anamnesis y recoger datos acerca del inicio del dolor, momentos en los que dicho dolor se manifiesta (con la actividad o en reposo), si el dolor mejora con reposo, enfermedades asociadas, dolor unilateral o bilateral, si ha habido algún proceso traumático desencadenante. Y también es necesario en muchas ocasiones realizar alguna prueba complementaria para descartar otra serie de procesos a través de radiografías , ecografía, resonancia magnética o TAC y/o analítica de sangre.
Cabe mencionar que a nivel radiográfico se describe en la literatura diversos signos radiográficos como la polifragmentación de la apófisis del calcáneo, presencia de esclerosis, bordes lisos entre las superficies del núcleo de osificación y la apófisis del calcáneo y una separación asimétrica entre los fragmentos de la apófisis.
Sin embargo en la literatura también se describe que estos signos no son constantes y que en ocasiones el talón que no presenta sintomatología, en casos unilaterales, presenta peores signos radiológicos que el sintomático o que el sintomático no presenta alguno o ninguno de los anteriores signos descritos.
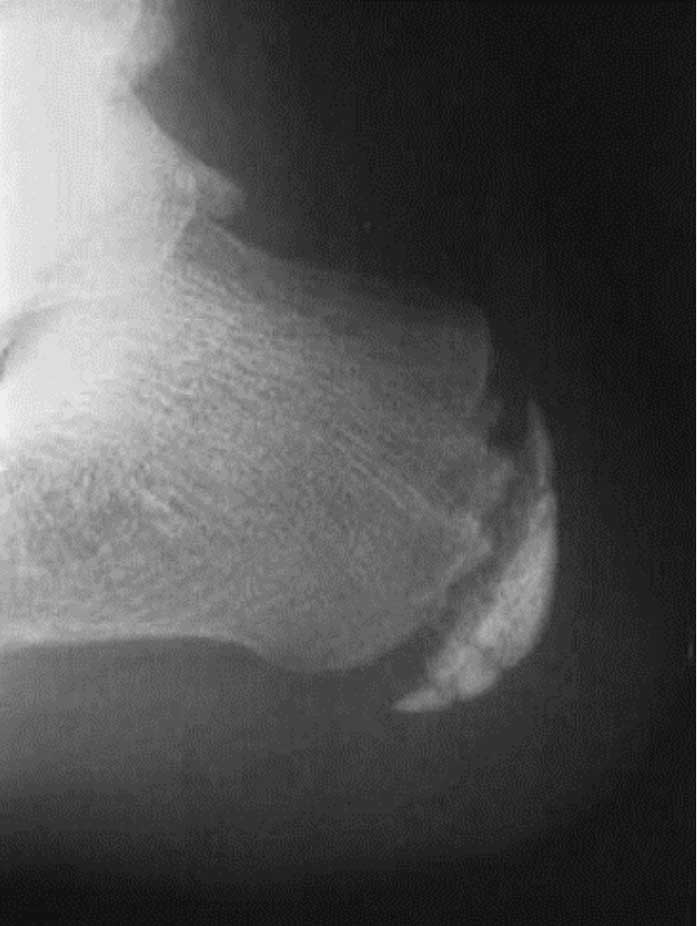
Imagen radiográfica del calcáneo con presencia de polifragmentación y esclerosis del hueso, una imagen que puede estar presente en niños sanos asintomáticos, por lo que no es diagnóstico de la enfermedad de Sever. Hendrix CL. Calcaneal apophysitis (Sever Disease). Clin Podiatr Med Surg. 2005; 22(1):55-62.
… Y hablando de síntomas…
Los síntomas de esta enfermedad normalmente acaban en el momento de fusión de la apófisis al núcleo de crecimiento del hueso, por lo que el tratamiento se centra esencialmente en disminuir y eliminar el dolor hasta que dicha fusión tenga lugar.
Para ello normalmente es necesario disminuir las primeras semanas la actividad deportiva, además de llevar a cabo un tratamiento antiinflamatorio para disminuir el dolor y un tratamiento ortopodológico para apaciguar los síntomas y sobre todo controlar los mecanismos que están generando dicha clínica (fuerzas tensiles del tendón de Aquiles y fuerzas compresivas bajo el talón) a través de ortesis plantares. Dichas ortesis normalmente van a tratar de concentrar la grasa plantar del talón bajo el calcáneo a fin de disminuir las fuerzas de reacción del suelo mediante el uso de una cazoleta alta y un talón con forma cóncava, además de añadir una pequeña talonera que trate de disminuir las fuerzas tensiles soportadas por el tendón de Aquiles.
Además de este tratamiento de primera línea, que tiene como fin controlar la sintomatología y los mecanismos etiológicos de la talalgia, también está indicado la pauta de estiramientos de la musculatura posterior a través de fisioterapia con el fin de disminuir la tensión que el tendón de Aquiles genera sobre la apófisis del calcáneo.
También podemos ayudarnos de diversos vendajes para aliviar la sintomatología hasta que el paciente disponga del tratamiento ortopodológico.
Finalmente, quiero mencionar que los dolores de crecimiento no existen, el tratar de justificar un dolor como algo natural por el crecimiento es simple y llanamente una forma de tratar de explicar y justificar aquello que desconocemos en base a un proceso que a priori es indoloro. Por tanto, los dolores de crecimiento no existen y todos los dolores tienen o deberían tener una explicación.
Oscar Madruga
Colaborador / Podólogo
Conoce al autor.
Oscar Mardruga es Podólogo en Clínica Hermosilla S.l. con 3 años de experiencia, la mayor parte de ella en el campo de la biomecánica, la ortopodología, podología infantil y diagnóstico por imagen. Podólogo Interno Residente en la Clínica Universitaria de Podología de la Universidad Complutense de Madrid (enero 2017 – diciembre 2018) y colaborador en la Docencia Práctica de la Facultad de Enfermería, Fisioterapia y Podología para las enseñanzas Prácticas Clínicas del Grado en Podología en la Clínica Universitaria durante los cursos académicos 2017 y 2018.
Máster en Investigación en Podología por la Universidad Rey Juan Carlos. Título Propio en Ecografía Diagnóstica en Patología de Tobillo y Pie por la Universidad Rey Juan Carlos. Doctorando en Ciencias de la Salud por la Universidad Rey Juan Carlos.[/norebro_text][/vc_column]
- Bibliografía:
- Hendrix CL. Calcaneal apophysitis (Sever Disease). Clin Podiatr Med Surg. 2005; 22(1):55-62.
- Scharfbillig RW, Jones S, Scutter SD. Sever´s disease: what does the literature really tell us? J Am Podiatr Med Assoc. 2008;98(3):212-23.
- Scharfbillig RW, Jones S, Scutter S. Sever´s disease: a prospective study of risk factors. J Am Podiatr Med Assoc. 2011;101(2):133-45.
- Becerro de Bengoa Vallejo R, Losa Iglesias ME, Rodríguez Sanz D, Prados Frutos JC, Salvadores Fuentes P, Chicharro JL. Plantar pressures in children with and without sever´s disease. J Am Podiatr Med Assoc. 2011;101(1):17-24.
- James AM, Williams CM, Haines TP. Effectiveness of interventions in reducing pain and maintaining physical activity in children and adolescents with calcaneal apophysitis (Sever´s disease): a systematic review. J Foot Ankle Res. 2013;6(1):16.
- James AM, Williams CM, Haines TP. Effectiveness of footwear and foot orthoses for calcaneal apophysitis: a 12-month factorial randomised trial. Br J Sports Med. 2016;50(20):1268-1275.
- Perhamre S, Lundin F, Klässbo M, Norlin R. A heel cup improves the function of the heel pad in Sever´s injury: effects on heel pad thickness, peak pressure and pain. Scand J Med Sci Sports. 2012;22(4):516-22.



